Хирургия снижения веса ¦ Лечение ожирения в Москве ¦ Лапароскопическое бандажирование желудка с использованием метода единого доступа - SILS
Лапароскопическое бандажирование желудка с использованием метода единого доступа
Операция бандажирования желудка широко применяется для лечения ожирения с начала 80-х годов XX столетия. Эта операция является эффективным и достаточно безопасным методом снижения массы тела у больных, страдающих ожирением, с индексом массы тела в интервале от 35 до 45 кг/м² и без выраженной сопутствующей патологии. Пациентам со сверхожирением (ИМТ›45 кг/м²), или с метаболическим синдромом, как правило, предлагаются более сложные комбинированные операции - гастрошунтирование, билиопанкреатическое шунтирование.
Преимуществами бандажирования желудка является сравнительная простота выполнения, отсутствие пересечения органов и обратимость. Это делает операцию легко переносимой, способствует быстрому восстановлению трудоспособности и возвращению к нормальной жизни. Также неоспоримое преимущество бандажирования – это возможность регулирования скорости снижения массы тела и комфортности питания.
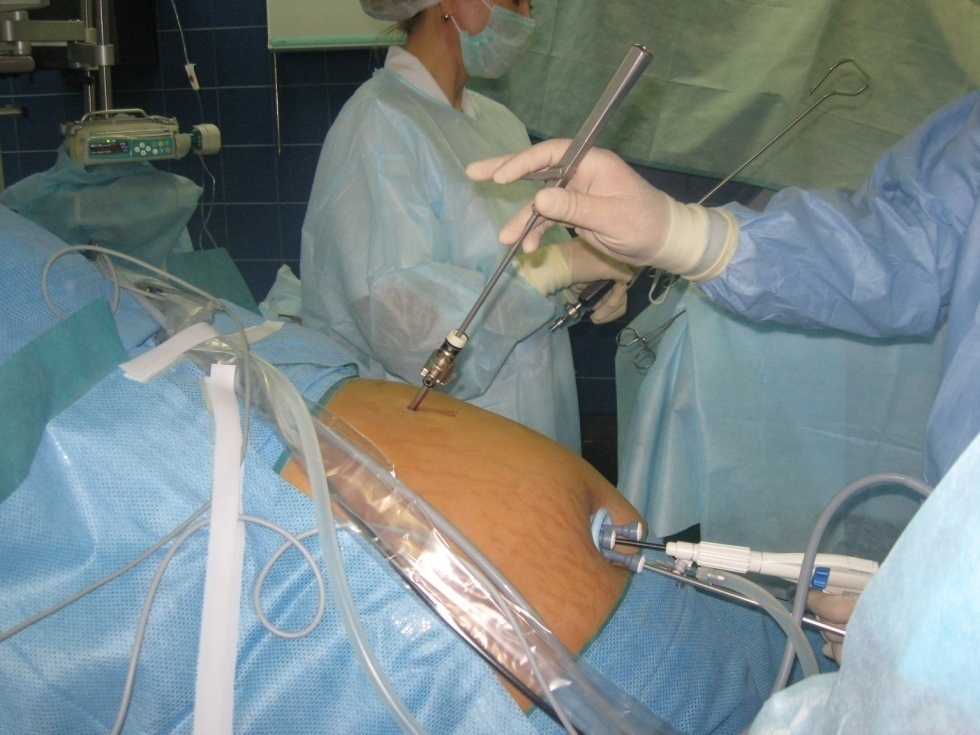
В последнее время в эндовидеохирургии активно развивается направление хирургии единого доступа (single port), при котором все манипуляции выполняются из одного «миниразреза» брюшной стенки.
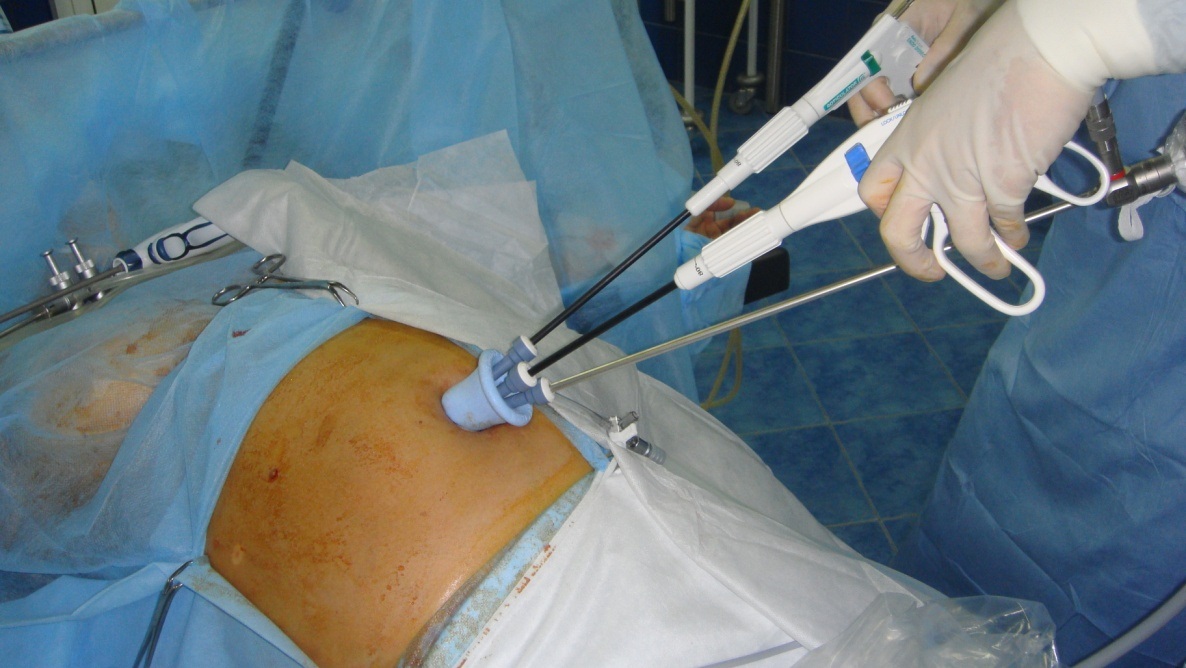
Для проведения всех оперативных вмешательств мы использовали набор инструментов производства корпорации «Covidien», который включал в себя SILS-порт с тремя рабочими каналами и одним каналом для инсуфляции, а также лапароскопические изгибающиеся инструменты, угол изгиба дистальной части которых можно изменять во время операции, что является принципиально важным для создания оптимального рабочего угла между инструментами при работе через один порт.
В качестве основного мобилизационного инструмента мы использовали ультразвуковые ножницы (Harmonic Scalpel, Ethicon). Немаловажным является выбор оптики. Стандартно мы использовали 5 мм 30о оптику длиной 65 см. Такая длина оптики позволяет увеличить рабочее пространство для рук хирурга и ассистента, а так же обеспечить хороший обзор области угла Гиса .
Техника выполнения бандажирования через единый доступ:
Эндоскопическая стойка располагается у головного конца операционного стола. Положение хирурга между ног больного, ассистент встает справа от больного. Перед началом операции анестезиолог вводит в желудок калибровочный зонд.
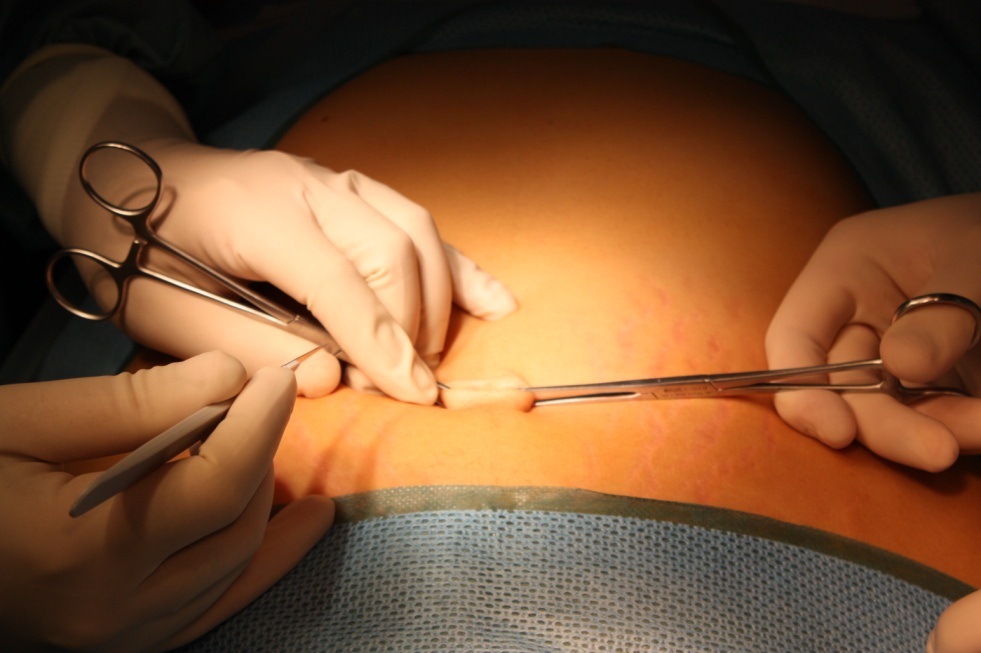
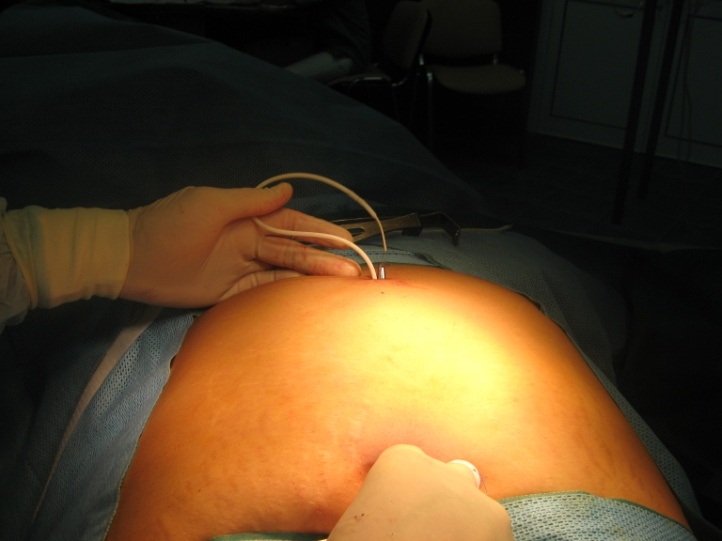
Порт вводится методом Хассана - через вертикальный трансумбиликальный разрез. Для этого кожа пупка фиксируется за края двумя зажимами Алиса и подтягивается кверху.
Этим приемом мы добиваемся инверсии пупка. Затем остроконечным скальпелем (№11) производится вертикальный разрез через пупок длиной 2,5 см, после чего под контролем глаза вскрывается брюшная полость и вводится бандажная система.Затем вводится SILS-порт, смазанный стерильным любрикантом.
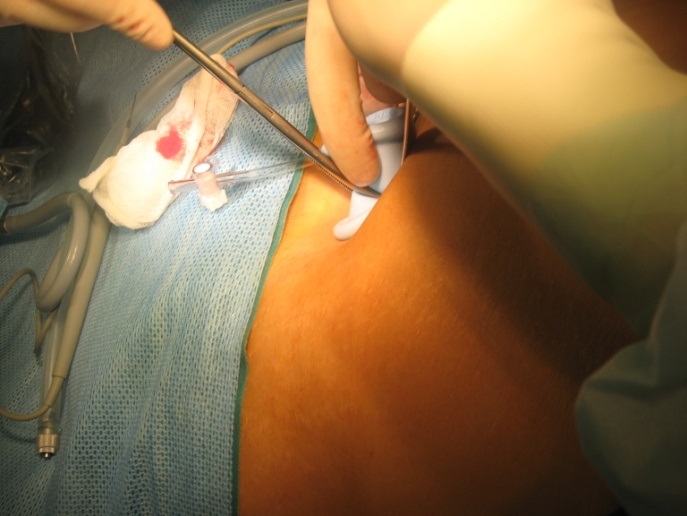
После введения порта в его рабочие отверстия вводятся пластиковые 5 мм троакары (входят в стандартный набор) и проводится инсуффляцию до стандартных значений давления в брюшной полости.
После контрольной лапароскопии операционный стол устанавливается в положение Фовлера, с углом наклона 35-450. Один дополнительный 5 мм троакар мы устанавливаем в эпигастральной области, на 4-5 см ниже мечевидного отростка по средней линии, для проведения гибкого ретрактора «палец» («gold finger»).
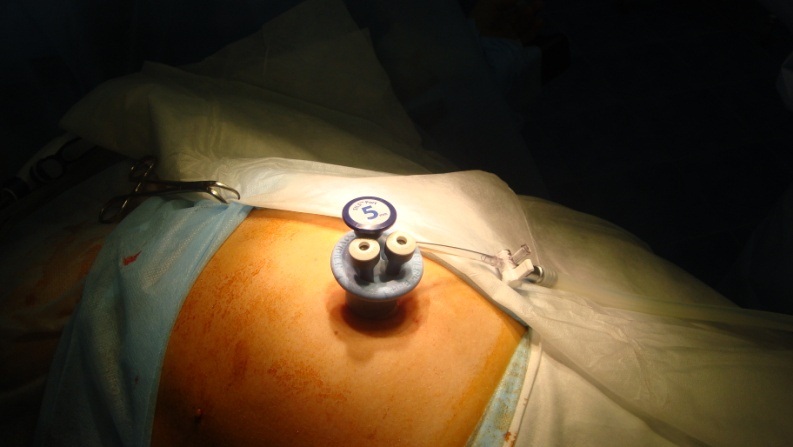
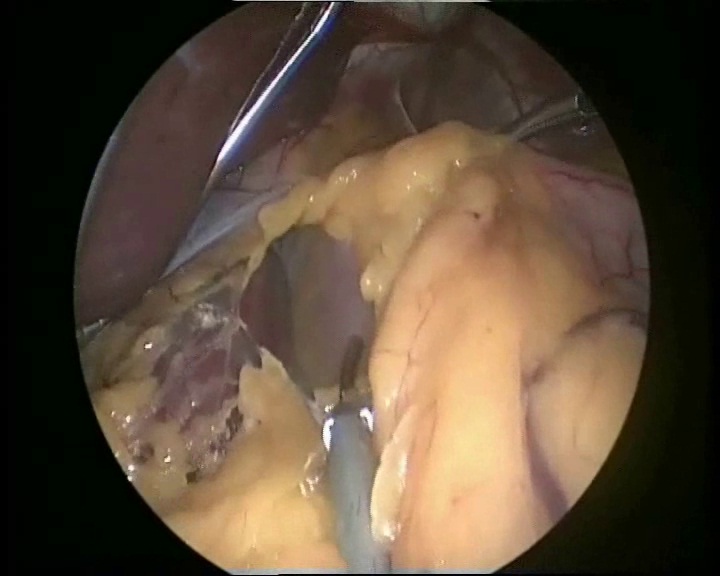
Как для стандартной лапароскопической методики бандажирования, так и для однопрокольной техники мы используем технику «pars flaccida». Прозрачная часть желудочно-печеночной связки вскрывается с использованием ультразвуковых ножниц. Вскрытие сальниковой сумки продолжается до обеспечения свободного доступа к правой ножке диафрагмы. При этом левая доля печени поднимается гибким ретрактором. Далее рассекается брюшина по краю правой ножки диафрагмы. Следующим этапом мы мобилизуем угол Гиса для лучшей визуализации левой ножки диафрагмы и пищеводно-желудочного перехода. Дно желудка отводится книзу при помощи зажима, и удерживается для создания натяжения в области желудочно-диафрагмальной связки. Связка вскрывается на протяжении 10-15мм при помощи ультразвуковых ножниц.
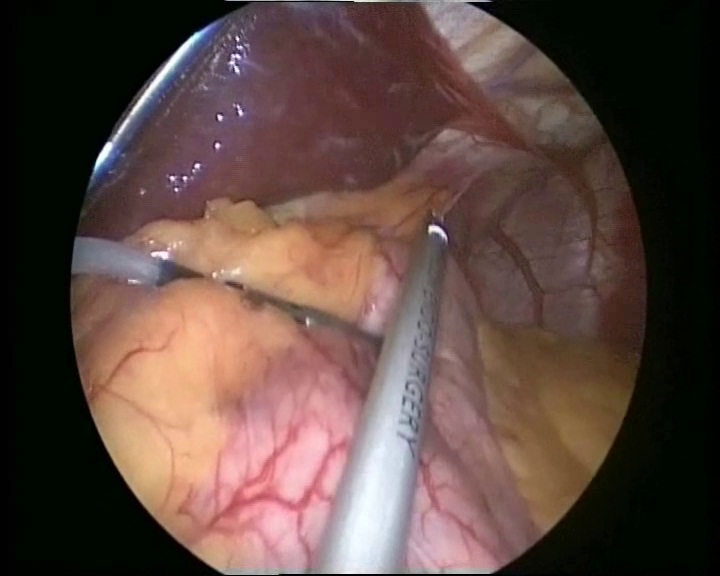
После мобилизации угла Гиса, рассекается брюшина между пищеводом и правой ножкой диафрагмы, причем сделать это нужно как можно дорзальнее. Далее позади пищеводно-желудочного перехода справа налево (через pars flaccida) вводится гибкий ретрактор «палец», введенный через эпигастральный порт.
Очень медленно, не форсируя, конец ретрактора продвигается по направлению к подготовленному отверстию в области угла Гиса. При этом экспозиция этой зоны осуществляется благодаря отведению дна желудка книзу. После выведения ретрактора со стороны угла Гиса конец катетера бандажа, к которому подшита лигатурная петля, подводится к «пальцу». Петля входит в выемку ретрактора, после чего, сохраняя натяжение лигатуры, катетер бандажа проводится в созданном канале.
В баллон калибровочного зонда вводится 15 мл физиологического раствора, затем анестезиолог медленно подтягивает зонд до пищеводно-желудочного перехода. Бандаж закрывается под калибровочным баллоном, т.о. формируется «малый желудочек» над баллоном.
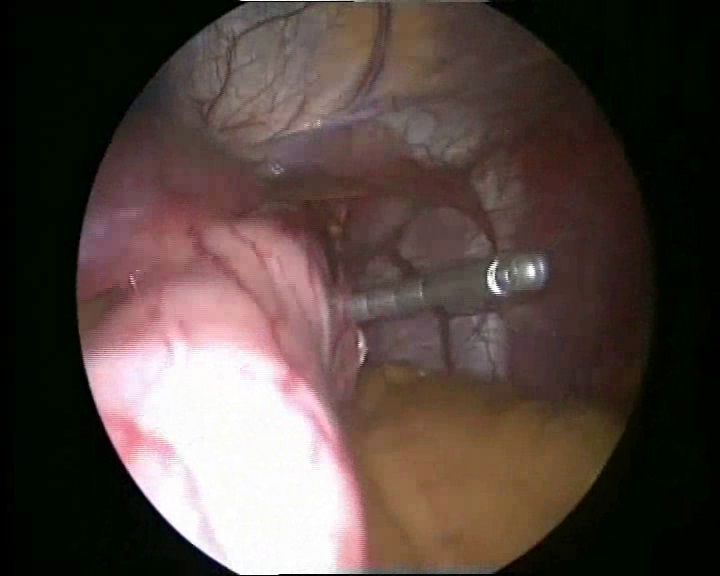
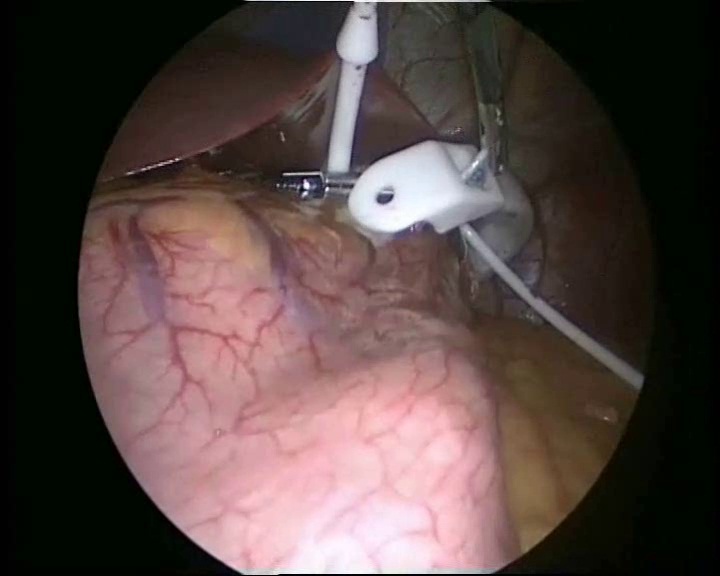
Свободный конец катетера бандажа захватывается и выводится зажимом из брюшной полости через троакарный вкол в эпигастральной области.
Мы считаем, что таким «прямым» ходом катетера бандажа уменьшается вероятность перекручивания петли кишки вокруг катетера бандажа и возникновения кишечной непроходимости. Удаляется SILS-порт. Апоневроз в пупочной области ушивается обвивным швом нитью PDS 0. Далее необходимо мобилизовать место для фиксации порта бандажа. Для этого сразу над швом мобилизуется площадка апоневроза (около15-20 см2).
.jpg)
Затем, по средней линии живота, над апоневрозом, длинным зажимом (Шамли) мы проходим до троакарного отверстия в эпигастрии, захватываем конец катетера бандажа и вытягиваем его в области пупка . Порт бандажа соединяется с катетером и фиксируется на апоневрозе нитью пролен 2\0.
Результаты:
Среднее время операции 78 мин±7 минут (40-135 минут). Конверсий доступа не было. В одном случае у пациента были установлены 2 дополнительных 5мм троакара (SILS+2) в эпигастральной области и правом подреберье в связи с невозможностью мобилизации угла Гиса из-за значительно увеличенной левой доли печени. В остальных случаях использовалось применение одного дополнительного 5мм троакара в эпигастральной области для гибкого ретрактора «палец». В восьми случаях установлены бандажи LapBand, в одном - бандаж Bioring (COUSIN BIOTECH).
Летальных исходов не было. Продолжительность пребывания в стационаре 1-2 суток (средняя продолжительность 1±0,5 к\дня). Осложнений в раннем послеоперационном периоде не наблюдалось. Стоит отметить, что болевой синдром у данной группы пациентов проявлялся значительно в меньшей степени, чем у пациентов после стандартного лапароскопического бандажирования желудка, у которых основные жалобы были на болезненность в левом подреберье (стандартное место установки порта).
Все больные, которым выполнено SILS бандажирование желудка были осмотрены через 1, 3, 6, 12 месяцев. Критериями оценки эффективности операции были: анкета оценки качества жизни SF36, снижение веса, анкета оценки боли в послеоперационном периоде, оценка косметического результата.
Все больные стабильно снижают вес: через 1 мес – средняя потеря веса 6 кг±1,8 кг; через 3 мес 11,2±3,7 кг, через 6 мес – 16,3±5,4 кг, через 1 год 22±7,2кг. При анализе по SF36 (анкета оценки качества жизни) у всех пациентов имеется положительная динамика: увеличение количества баллов - до операции 43 – 49 балла, через 1 год после операции 89-94баллов.
Оценка болевых ощущений проводилась по визуально- аналоговой 10-бальной шкале (ВАШ). Все пациенты в стандартизованных протоколах отмечали выраженность болевых ощущений через 12 и 24 часа после операции. Балы от 0 до 4 соответствовали незначительном болевому синдрому, 5-7 баллов – умеренному, 8-10 –выраженному.
Т.о. болевой синдром после операции был выраженным у 1 пациентки, умеренным у всех остальных. Через 24 часа после операции выраженного болевого синдрома не было, умеренные боли сохранялись у 1 пациентки.
Все пациенты получали после операции нестероидные противовоспалительные препараты (кетонал, перфалган) внутривенно капельно. Дополнительного назначения наркотических или комбинированных анальгетиков не понадобилось.
Косметический эффект операции оценивали путем опроса больных по шкале Ликерта, выделяя значения «крайне плохо», «плохо», «удовлетворительно», «хорошо», «отлично». Одна пациентка оценила результат операции как «хороший», в остальных случаях он был оценен как «отличный».
Заключение:
Продолжительность которой уменьшается по мере накопления опыта и может сравниться со стандартным бандажированием. Техника выполнения операции имеет свои особенности и требует наличия специального инструментария. Использование удлиненной (65 см) 5 мм оптики – является исключительно важным моментом, т.к. при стандартной длине лапароскопа неизбежен конфликт между руками хирурга и ассистента при работе через единый доступ. Использование изгибающихся инструментов, перекрест их в брюшной полости и манипуляции в таких условиях, пожалуй, самое важное и сложное отличие от традиционной лапароскопической техники.
Установка дополнительно троакара в эпигастральной области оказалась необходимой для проведения гибкого ретрактора «палец» из-за неудобного угла наклона осей действия инструментов, проблем с отведением левой доли печени, и оправдана выведением катетера бандажа в эпигастрии.
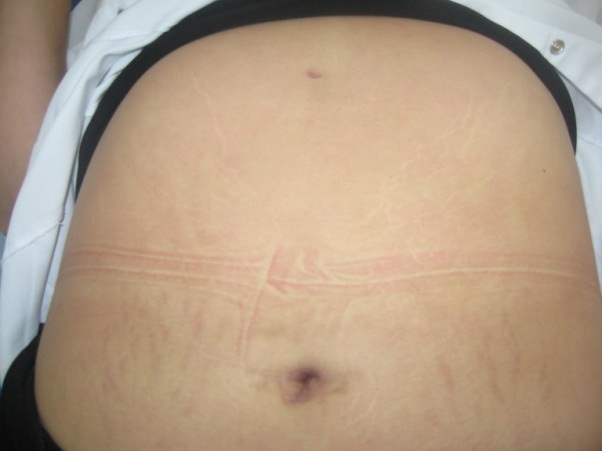
Вопрос косметичности весьма актуален, т.к. 70% пациентов, оперированных по поводу ожирения – женщины. Расположение основного разреза в пупке («естественном рубце» передней брюшной стенки) делает данную методику установки бандажа выгодной с косметической точки зрения - рубец практически незаметен. Так же есть группа пациентов, которые после значительного снижения веса, отмечают выпячивание порта в левом подреберье. При расположении порта в пупке таких жалоб нет.
Лапароскопическое бандажирование желудка через единый доступ является выполнимой, безопасной операцией, не уступающей по эффективности стандартному лапароскопическому регулируемому бандажированию желудка, однако для полной оценки достоинств и недостатков метода необходимо накопление опыта и анализ отдаленных результатов.
(495) 506-61-01 - справочная по хирургии снижения веса


.png)
.jpg)
.gif)
.gif)
(3).png)
.png)