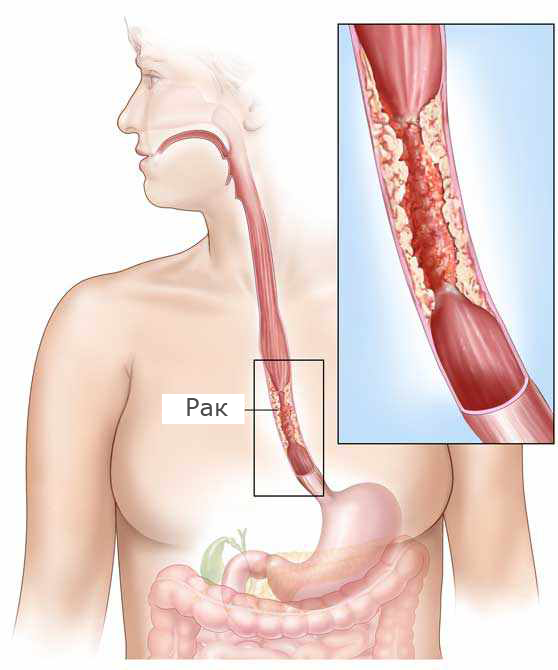
Хирургия пищевода ¦ Операции при раке пищевода
Операции при раке пищевода
Абдоминальный этап
Положение больного - на спине с валиком на уровне мечевидного отростка грудины. Доступ-верхне-срединная лапаротомия. Ревизия и мобилизация для ревизии.
Для лучшей ориентации и оценки состояния лимфатических узлов в области развилки чревного ствола вскрывается сальниковая сумка в бессосудистом участке ближе к печени.
Подозрительные по метастазированию лимфатические узлы верифицируют с помощью пункционной биопсии, в ряде случаев их удаляют для морфологического исследования, а также для исследования чувствительности опухоли к химиопрепаратам. Пальпаторно и визуально оценивают состояние поверхности печени. Подозрительные участки пунктируют.
При отсутствии неудалимых метастазов в органы и регионарные лимфатические узлы ниже диафрагмы и локализации опухоли в среднегрудном отделе пищевода или в его нижней трети с переходом на желудок при резектабельном процессе возможно выполнение одномоментной резекции и пластики пищевода в самостоятельном хирургическом плане, либо, что предпочтительнее, в сочетании с послеоперационной лучевой терапией.
Техника гастростомии из передней стенки желудка достаточно проста: на переднюю стенку желудка у малой кривизны, отступя от привратника 8-10 см., накладывают лигатурную держалку. Вторую держалку накладывают в 6 см в дистальном направлении. С помощью держалок, поднимая переднюю стенку желудка, формируют складку и на нее в антиперистальтическом направлении накладывают бранши аппарата НЖКА-60 таким образом, чтобы сформировалась коническая трубка основанием к желудку.
Линию механического шва перитонизируют отдельными узловыми серозно-мышечными швами. Верхушка сформированной трубки через дололнительный разрез в левом подреберье выводится наружу и фиксируется двумя швами к апоневрозу.
Проверяется брюшная полость на отсутствие кровотечения и после этого лапаротомная рана ушивается наглухо.
Через отверстие гастростомы в желудок вводят тонкий резиновый зонд для питания и декомпрессии. В последующем, введением желудочных зондов с постепенно возрастающим диаметром ширины отверстия гастростомы доводится до оптимальной величины.
Субтотальная резекция пищевода
Целью этой операции является удаление единым блоком грудного отдела пищевода с опухолью, окружающей пищевод клетчаткой, паратрахеальными, верхними и нижними трахеобронхиальными (бифуркационными), задними средостенными (околопищеводными) лимфатическими узлами.
Доступ: правосторонняя передне-боковая торакотомия по пятому межреберью при поражении верхней и средней трети пищевода и по шестому-при поражении его нижней трети. Пальпаторно и визуально оценивают состояние париетальной, висцеральной плевры и легочной ткани с целью обнаружения возможных метастазов.
При отсутствии признаков опухолевой диссеминации по плевре легкое отводят кпереди.
Далее приступают к мобилизации пищевода и ревизии средостения.
Мобилизация для ревизии и ревизия
Пересекают нижнюю легочную связку и тупо мобилизуют легкое до нижней легочной вены, смещая лимфатические узлы к пищеводу.
Над пищеводом спереди него и сзади на всем протяжении от диафрагмы до купола плевры рассекают медиастинальную плевру, оставляя на пищеводе полоску шириной около 3 см.
Далее пальпаторно определяют верхний и нижний край опухоли, оценивают ее связь с позвоночником, аортой, трахеей, главными бронхами.
Выше и ниже опухоли на расстоянии 3-4 см пальцем обходят вокруг пищевода, через образовавшиеся каналы проводят резиновые держалки. При потягивании за них еще раз оценивают возможность удаления пищевода.
Мобилизация для резекции
Тупым и острым путем с помощью зажимов и лигирования сосудистых образований выделяют пищевод с окружающей клетчаткой, околопищеводными лимфатическими узлами (от диафрагмы до верхне грудной апертуры), единым блоком с бифуркационными лимфатическими узлами. При этом по возможности нужно сохранять веточки блуждающих нервов, отходящие к легким.
При мобилизации в средней трети пищевода пересекают и лигируют пищеводные артерии отходящие, как правило, от передней поверхности аорты.
Ниже отхождения легочных ветвей блуждающие нервы пересекают. При прорастании опухолью непарной вены ее выделяют, прошивают аппаратом УС и дополнительно перевязывают. При отсутствии прорастания непарную вену сохраняют. После мобилизации пищевода и околопищеводной клетчатки на всем протяжении внутригрудного отдела пищевода надсекают пищеводно-диафрагмальную связку и мобилизуют пищевод в области пищеводного отверстия диафрагмы.
Потягивая за пищевод в плевральную полость выводят кардиальный отдел желудка. На уровне кардиального жома пересекают блуждающие нервы, прошивают пищевод двумя аппаратами УО и пересекают между механическими швами. Проксимальный конец пищевода помещают в резиновый колпачок или укрывают салфеткой. Дистальную линию механического шва погружают узловыми швами, затем ушивают пищеводное отверстие диафрагмы.
Проксимальная граница резекции пищевода должна отстоять от верхнего края опухоли не менее 5 см. На этом уровне пищевод прошивают аппаратом УО и ниже накладывают зажим. Пересекают пищевод между аппаратом и зажимом. Препарат удаляют. Если опухоль локализуется в верхней трети пищевода, пищевод прошивают аппаратом УО и пересекают под куполом плевры. Производят срочное морфологическое исследования по проксимальному и дистальному краям резекции для исключения возможного пересечения пищевода по опухоли.
Плевральная полость промывается растворами антисептков и после проверки на гемостаз и герметичность легкого (если производились манипуляции на нем) ушивают наглухо с оставлением двух плевральных дренажей (верхнего - на уровне 2 межреберья и нижнего -на уровне 7 межреберья).
Шейный этап операции
В положении больного на спине с валиком на уровне лопаток и небольшим поворотом головы вправо послойно рассекают кожу и мягкие ткани по медиальному краю левой кивательной мышцы (грудино-ключично-сосцевидной) до претрахеальной фасциальной пластинки, рассекают ее продольно. Сосудистый пучок тупым крючком смещают кнаружи.
В рану выводят оставшуюся часть шейного отдела пищевода и подшивают в глубине раны к окружающим мышцам, герметизируя средостение. Рану ушивают до пищевода. Мышечная стенка пищевода над механическим швом рассекается до подслизистого слоя. Часть пищевода с механическим швом удаляют. Слизистую подшивают к коже шеи.
При получении данных срочного морфологического исследования о наличии опухолевых элементов в крае резекции дополнительно резецируют 1-2 см. пищевода и только затем формируют эзофагостому.
В тех случаях, когда опухолевое поражение локализуется высоко, вплоть до глотки, производят экстирпацию оставшейся части пищевода. Для этого разрез продлевают выше, широко обнажают левую долю щитовидной железы, пересекают с лигированием нижнюю щитовидную артерию, проследив ход и сохранив левый возвратный нерв и паращитовидные тельца.
Вытягивая культю пищевода мобилизуют ее до гортаноглотки. Край кивательной мышцы подшивают к предпозвоночной фасции в глубине раны. Этим достигается укрытие сосудистого пучка и герметизация верхнего средостения. Края кожи отсепаровываются в стороны. Вскрывается гортаноглотка, край кожи подшивается по краю остающейся части гортаноглотки в глубине раны, формируя боковую фарингостому.
Формирование шейного пищеводно-желудочного анастомоза
Мобилизуют конец собственного пищевода окаймляющим разрезом вокруг эзофагостомы на протяжении ок 3 см. Рассекают циркулярно вокруг стомы мышечную оболочку, затем отсекают слизистую. Рассекают по задне-правой стенке на уровне эзофагостомы стенку желудочной трубки на протяжении диаметра эзофагостомы до подслизистого слоя.
Затем отдельными узловыми швами сшивают мышечные оболочки культи пищевода и желудочной трубки по задней губе формируемого анастомоза. Вскрывают просвет желудочной трубки и формируют второй ряд швов анастомоза внутрипросветными узловыми швами по передней и задней полуокружностям анастомоза. Затем формируют второй ряд серозно-мышечных швов на передней стенке анастомоза.
Оптимальным является формирование анастомоза по типу "конец - в бок". Кожа над анастомозом зашивается до устья верхушки желудочной трубки, где формируется отверстие гастростомы подшиванием слизистой к коже. В отверстие гастростомы вводят тонкий резиновый зонд для питания и декомпрессии. При отсутствии уверенности в качестве кровоснабжения искусственного пищевода анастомоз формируют спустя 1-3 мес. Техника формирования анастомоза может варьировать в зависимости от склонности хирурга к тому или иному техническому варианту.
(495) 506-61-01 - где лучше оперировать пищевод
.jpg)
.jpg)