Хирургия желудка ¦ Операции при язвах анастомоза и рецидивирующих язвах
Операции при язвах анастомоза и рецидивирующих язвах желудка
Одной из проблем, которые могут осложнить жизнь человека, страдающего язвенной болезнью 12-перстной кишки и перенесшего по этому поводу операцию с наложением желудочно-кишечного соустья, является язва анастомоза (язвенная болезнь желудка и опухоли приводят к её формированию редко). При этом язвенный дефект возникает на том месте, где до этой поры его не было.
В тех же случаях, когда пациенту ранее выполнялась не резекция желудка, а была произведена либо проксимальная желудочная ваготомия, либо стволовая ваготомия с пилоропластикой, говорят о рецидивирующих язвах двенадцатиперстной кишки, которые после операции заживают, а затем вновь открываются там, где и были прежде.
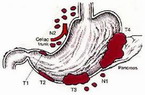
Локализуются язвы анастомоза преимущественно в отводящей части тощей кишки, не более чем на несколько сантиметров дистальнее сформированного желудочно-тощекишечного соустья. Реже их обнаруживают непосредственно на линии анастомоза, как правило, со стороны тощей кишки. В районе приводящей петли язвы встречаются крайне редко, ввиду того, что данный участок всегда омывается имеющим щелочную реакцию желчно-панкреатическим секретом. Если данные изменения развиваются после резекции желудка по Бильрот-I, они в основном располагаются на желудочной стороне гастро-дуоденального анастомоза и лишь иногда практически на линии шва со стороны 12-перстной кишки или в ней самой.
Способ хирургического лечения язв анастомоза, как и рецидивирующих язв во многом зависит от предшествовавшего вмешательства. Перед операцией каждому пациенту обязательно назначается тщательное обследование и консервативная терапия. В ряде случаев благодаря приёму антисекреторных лекарственных препаратов (ингибиторов протонной помпы, Н2-блокаторов) удается помочь больному, не прибегая к хирургическому вмешательству. Хотя при этом следует четко осознавать, что в ситуациях такого рода оптимальный вариант – это, все же, операция, не смотря на то, что 100%-ной уверенности в том, что в последующем язва не возникнет вновь, она, к сожалению, не дает.
Если язвенный дефект находится в зоне желудочно-тощекишечного анастомоза, специалисты отдают предпочтение не гемигастрэктомии, а резекции 70% желудка (с удалением изъязвленного отдела анастомоза) в сочетании со стволовой ваготомией; непрерывность пищеварительной трубки здесь восстанавливают по Бильрот-II, а не по Бильрот-I.
Если пациенту ранее была произведена проксимальная желудочная ваготомия с/без пилоропластики, операция обычно состоит из удаления 70 % желудка, наложения анастомоза по Бильрот-II и поддиафрагмальной стволовой ваготомии. Если на фоне выраженного спаечного процесса адекватное выполнение стволовой ваготомии с использоанием поддиафрагмального доступа затруднено, её осуществляют, применив наддиафрагмальный доступ.
Когда имеет место недостаточный объем либо неправильная техника резекции желудка в анамнезе, проводят более обширную резекцию, иссекают пораженный участок тощей кишки и делают стволовую ваготомию. При выполненной в прошлом операции по Бильрот-I, обращаются к методике реконструкции Бильрот-II.
Если больной ранее перенес хирургическое вмешательство, направленное «на выключение» желудка, его направляют на расширенную резекцию антрального отдела этого органа вместе с патологически измененным участком тощей кишки и стволовую ваготомию.
При подтверждённом диагнозе «синдром Золлингера-Эллисона», характеризующемся образованием язв анастомоза вследствие наличия гастриномы из клеток поджелудочной железы, специалисты выполняют тотальную гастрэктомию и формируют пищеводно-тощекишечное соустье, по возможности удаляют саму гастриному.
Словом, объём операции и её ход в каждой клинической ситуации строго индивидуален. Главное – вовремя предпринять все необходимые меры и предупредить развитие еще более грозных осложнений – появления желудочно-тощекишечно-толстокишечных свищей, кровотечения, прободения язвы и т.д.
(495) 506-61-01 - лучшие клиники по хирургия желудка и двенадцатиперстной кишки