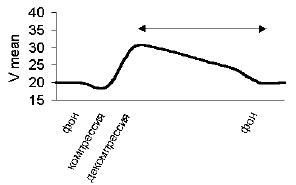
Рис. 1. График динамики скоростных показателей ретроградного кровотока по позвоночной артерии при проведении манжеточной пробы.
Избирательный подход к этапности и очередности реваскуляризации коронарного русла и брахиоцефальных артерий при ИБС и позвоночно-подключичном стил-синдроме.
Системный характер атеросклероза нередко реализуется в нозологические формы патологии нескольких анатомо функциональных сосудистых бассейнов. Частота сочетанных поражений различных артериальных регионов достигает 25-90% (De Bakey M.E. et al., 1964; Crawford E.S. et al., 1981; Hertzer N.R. et al., 1984; Покровский А.В. с соавт., 1988; Белов Ю.В. c cоавт., 1992; Швальб П.Г., Сигаев А.А., 1995 ).
В настоящее время хирургическое лечение больных распространенным атеросклерозом является одной из основных задач сердечно-сосудистой хирургии (Бураковский В.И. с соавт., 1987; Mohr F.W. et al., 1995).
Немаловажно иметь ввиду, что несмотря на общепринятое мнение о системности атеросклеротического поражения сосудов, в практической медицине сохраняется монодисциплинарный подход в отношении атеросклероза и его клинических проявлений. Вопросами диагностики и лечения занимаются врачи разных специальностей: кардиологи, невропатологи, ангиохирурги, тогда как сочетанные формы атеросклероза нередко выпадают из поля зрения практического врача.
В связи с этим, восстановление нозологической самостоятельности атеросклероза, внедрение в практику новых форм организации помощи больным будет способствовать улучшению результатов лечения больных мультифокальным атеросклерозом (Бураковский В.И. с соавт., 1987; Карпов Р.С., 1991).
За последние два десятилетия в литературе достаточно внимания уделено различным комбинациям сочетанных поражений двух анатомо-функциональных сосудистых регионов коронарного и брахиоцефального (Barnes R.W. et al., 1981; Hertzer N.R. et al., 1983; Newman D.C. et al., 1987; Работников В.С., 1988; Янушко В.А., Савченко А.Н., 1988; Ochsner J., 1995); коронарного и брюшной аорты с бассейном нижних конечностей (Reul G.J. - et al.,1986; Blombery P.A. et al., 1987; Спиридонов А.А. с соавт., 1988; Русин В.И., 1989; Mohr F.W. et al., 1995); коронарного и ренального (Бузиашвили Ю.И., 1994); брахиоцефального и бассейна нижних конечностей (Покровский А.В. с соавт., 1988; Казанчян П.О. с соавт., 1996) с освещением ряда вышеотмеченных аспектов.
Однако, до настоящего времени практически не исследована форма сочетанного поражения коронарного русла и проксимальных отделов ветвей дуги аорты при развитии синдрома подключично-позвоночного обкрадывания
Актуальность проблемы определена достаточно большой частотой подобных комбинаций, отсутствием достаточного опыта хирургического лечения и, как следствие, отсутствием единиой тактики и разработанной техники хирургического лечения (Янушко В.А., 1990; Карелидис И.К., 1993; Бузиашвили Ю.И. c cоавт., 1996; Акчурин Р.С. с соавт., 1996).
Вышесказанное и определило цель исследования: определение показаний к одномоментной хирургической коррекции коронарного русла (АКШ) и синдрома подключично-позвоночного обкрадывания у больных с сочетанными поражениями коронарных и брахиоцефальных артерий.
Клинический материал настоящего исследования составили 76 больных с клиническими проявлениями, как коронарного синдрома, так и синдрома позвоночно-подключичного обкрадывания обследованных и оперированных в отделении хирургического лечения ИБС Института сердечно-сосудистой хирургии им. А.Н. Бакулева АМН СССР на базе 1
5 Городской Клинической Больницы г. Москвы.У всех больных, причиной поражения брахиоцефальных и коронарных артерий явился атеросклероз. Большинство больных были мужчины (96.1%), большинство больных находилось в возрасте 51-60 лет (59,2%). Средний возраст больных составил 54,4 года. Клиническая картина ИБС была явной во всех случаях, при этом продолжительность анамнеза варьировала от нескольких недель до 14 лет и составила в среднем 3.9 + 2.2 года.
Клинические проявления хронической сосудисто-мозговой недостаточности варьировали от асимптомного течения до остаточных явлений ишемического инсульта.
Наряду с общеклиническими методами исследования (сбор анамнеза, физикальное обследование, рентгенография грудной клетки, клинический и биохимический анализ крови) для исследования коронарного синдрома применялась электрокардиографию в покое и при нагрузке, холтеровское мониторирование, эхокардиографию, чрезпищеводную электростимуляцию сердца. Для исследования патологии брахиоцефальных артерий применялась ультразвуковая допплерография брахиоцефальных артерий, транскраниальная допплерография с применением функциональных нагрузочных проб: компьютерная томография. На заключительном этапе обследования выполняли селективную коронарографию, левую вентрикулографию и ангиографию дуги аорты дигитальным методом или с селективным контрастированием ее ветвей.
С целью более детального исследования гемодинамических характеристик стилл-синдрома проведен дополнительный ретроспективный анализ стандартной компрессионной манжеточной пробы с определением процентного увеличения величины средней скорости ретроградного кровотока по позвоночной артерии и времени стабилизации средней скорости кровотока до фонового (исходного) уровня (рис.1).
Определяемые показатели были сопоставлены с клиническим проявлением сосудисто-мозговой недостаточности.
У всех больных были выявлены признаки ИБС той или иной степени выраженности (табл.2), и поражение проксимальных отделов ветвей дуги аорты с развитием синдрома подключично-позвоночного обкрадывания.
Тщательное неврологическое обследование проводилось всем больным по единой схеме в соответствии с классификацией ВОЗ и Е.В.Шмидта (табл.1). На основании неврологического обследования было выделены следующие варианты клинического манифестирования СМН: бессимптомная форма поражения ветвей дуги аорты была диагностирована у 29 пациентов (38.1% от общего числа больных), ТИА - у 39 больных (59.3%), ДЭП - у 12 больных (15.8%), МИ у 6 больных (7.9%) и завершенный ишемический инсульт у 1 больного (1.3%).
Сочетание окклюзирующего поражения артерий дуги аорты и коронарных артерий с поражением артерий других регионов выявлено у 58 больных (50%), в том числе поражение артерий нижних конечностей определено в 26 случаях (34.2%), поражение почечных артерий у 17 б-х (22.3%
). Из 76 больных 58 (76.3%) имели сопутствующую терапевтическую патологию, в том числе у 40 (52,6%) выявлено сочетание с гипертонической болезнью, сахарный диабет выявлен у 3-х больных (3,9%) и ожирение 1-2 ст - у 14 (18.4%) больных.Нарушение кровотока по подключичным артериям с
SSS и ИБС имело место у 47 больных, оперированных одномоментно (61.8%).У всех больных с сочетанным поражением
, оперированных в два этапа (29 случаев (38.2%)) имелось изолированное поражение 1 сегмента подключичной артерии и ИБС.У 18 (23.7%) больных первым этапом выполнена реконструкция подключичной артерии (вторая группа).
У 11 (14.5%) больных АКШ выполнено в качестве 1 этапа на фоне имеющейся окклюзии подключичной артерии с явлениями
SSS. Все эти больные имели нестабильную стенокардию и операции выполнялись по ургентным или срочным показаниям (третья группа).Группы больных были практически однородны по возрасту, числу выявленных факторов риска и сопутствующих заболеваний.
На основании неврологического обследования было выделено 3 стадии сосудисто-мозговой недостаточности (по А.А.Спиридонову 1989):
- первая - компенсированная стадия определена у 29 больных
- вторая - субкомпенсированная стадия определена у 46 б-ых
- третья - декомпенсированная стадия определена у 1 больного
В отдаленном послеоперационном периоде обследовано 68 больных со средним сроком наблюдения 4.1
+ 2.7 года.При сочетании признаков поражения двух анатомо-функциональных бассейнов изолированная коррекция одного из них делает реальным угрозу тяжелых периоперационных осложнений со стороны другого, в связи с чем было применена тактика одномоментных сочетанных операций; в остальных случаях предпочтение отдавалось этапной тактике.
Тактике одномоментных реконструкций также отдавалось предпочтение в случаях интраторакальных поражений общих сонных артерий и брахиоцефального ствола свыше 50% в связи с анатомической близостью реваскуляризируемых бассейнов, что создает оптимальные условия для одномоментной коррекции, при этом отпадает необходимость повторных стернотомий в случае прогрессирования процесса в брахиоцефальных сосудах).
Операции выполняли по принятой в Научной Центре сердечно-сосудистой хирургии им.А.Н.Бакулева методике.
При одномоментных операциях реконструкцию брахиоцефальных артерий производили с использованием различных методик. Все операции выполняли одновременно с АКШ 2-5 коронарных артерий.
Результаты хирургического лечения представлены в табл. 3.
В группе одномоментных реконструкций коронарного и брахиоцефального регионов умерло после операции 3 больных (6. 3%), причем две смерти произошли у больных , которым было выполнено протезирование брахиоцефального ствола в сочетании с АКШ (от острого инфаркта миокарда и сердечной недостаточности) и один больной от индивидуальных нарушений свертывающей системы и кровотечения.
Таким образом, коронарная/мозговая летальность в первой группе больных составила 2/47-4.2%.
В группах больных с этапными операциями осложнений и летальности, причиной которой был бы реконструируемый бассейн, не было. В 3-й группе больных, которым выполнялось только АКШ на фоне поражения ПА с SSS у 3-х больных отмечены ТИА в вертебро-базилярном бассейне в раннем послеоперационном периоде и у 1 больного развился стволовой инсульт с летальным исходом. При этом суммарное число мозговых осложнений + летальность достигло 36.3%.
Во второй группе больных , с реконструкцией только брахиоцефальных артерий у одного больного развился периоперационный инфаркт миокарда закончившийся летально (5.6%). У оперированных одномоментно больных мозговых осложнений в послеоперационном периоде не отмечено. Ограниченное число пациентов второй и третьей группы не позволяет сделать достоверных выводов, однако, достаточно четко прослеживается общая тенденция к увеличению числа периоперационных
и ранних послеоперационных осложнений нереконсуированного бассейна в этих группах (рис.2.).При сопоставлении результатов послеоперационного неврологического состяния оперированных больных с результатами определения времени стабилизации средней скорости кровотока по позвоночной артерии и уровня прироста скорости кровотока по позвоночной артерии в процессе проведения пробы с реактивной гиперемией получены следующие результаты ( рис.3.).
На представленном графике отчетливо определяется зона неврологической инцидентности в послеоперационном периоде,
располагающаяся выше уровня 20% прироста средней скорости кровотока и времени стабилизации более 10 секунд.
С целью систематизации полученных дооперационных результатов обследования больных и оценки результатов хирургического лечения была разработана рабочая хирургическая классификация поражения коронарного русла и БЦА с явлениями стил-синдрома.
В основу классификации была положена величина компенсаторных возможностей коллатерального кровообращения в вертебрально-базилярном бассейне, определяемая методом реактивной гиперемии.
При манжеточной пробе, по сути дела, моделируется один из вариантов нагрузочной пробы. При этом оценивается индивидуальный ответ на нагрузочный агент.
Учитывая, что основной функцией сосудистой системы является не только транспорт кислорода и питательных веществ в какому-либо органу (характеристики кровотока в покое), но и возможность потенциально увеличить этот объем (сосудистая реактивность), эти две величины легли в основу определения стадии сосудисто-мозговой недостаточности при SSS- синдроме.
На основании дооперационных данных обследования были выделены три основных типа стил-синдрома:
Компенсированный - при котором процент прироста скорости кровотока в процессе проведения пробы с реактивной гиперемией не превышает 20%, а время компенсации не превышает 10 секунд. Клинически этот вариант соответствует низкому уровню патологического сброса крови в верхнюю конечность при хорошем развитии коллатерального кровообращения в вертебро-базилярном бассейне. (хороший приток крови и хорошая реактивность)
Субкомпенсированный - при котором процент прироста скорости кровотока в процессе проведения пробы с реактивной гиперемией превышает 20%, а время компенсации не превышает 10 секунд. Клинически этот вариант соответствует достаточно высокому уровню патологического сброса крови в верхнюю конечность при хорошем развитии коллатерального кровообращения в вертебро-базилярном бассейне. (хороший приток крови и плохая реактивность)
Декомпенсированный -при котором процент прироста скорости кровотока в процессе проведения пробы с реактивной гиперемией превышает 20%, а время компенсации более 10 секунд. Клинически этот вариант соответствует высокому уровню патологического сброса крови в верхнюю конечность при слабом развитии коллатерального кровообращения в вертебро-базилярном бассейне. (неудовлетворительные оба показателя)
При сопоставлении результатов хирургического лечения (мозговые летальность и осложнения) в третьей группе, с типом стил-синдрома были выявлено, что все четверо больных ( в том числе больной со стволовым инфарктом) относились к декомпенсированному типу стилл-синдрома.
В первой группе больных, оперированных одномоментно, мозговых осложнений не было, несмотря на присутствие в ней всех трех типов стил-синдрома.
В результате анализа ближайших п/о результатов определено явное преимущество одномоментных реконструктивных операций на коронарных и брахиоцефальных артериях. Также следует признать, достаточно большое значение определения типа стилл-синдрома на дооперационном этапе, для определения необходимости проведения одномоментной реконструкции двух регионов, несмотря на асимптомность поражения вертебро-базилярного басссейна.
Отдаленные результаты хирургического лечения больных с ИБС и синдромом подключично-позвоночного обкрадывания прослежены на протяжении 4.1+2.7лет.
Из 76 оперированных больных с сочетанным атеросклеротическим поражением сосудов сердца и головного мозга умерло 5 пациентов. Возможность контакта с 9 пациентами были потеряна. В общей сложности, отдаленные результаты прослежены у 62 больных, что составило 87.3% от всех пациентов, выписанных из стационара.
Кумулятивная выживаемость во всей серии рассчитанная методом актуарных кривых, к 4 году наблюдения составила 86 ±
7%.При рассчитывании кумулятивной вероятности отсутствия осложнений со стороны исследуемых регионов (в виде декомпенсации кровообращения с развитием инфаркта миокарда, либо инсульта) получено, что во всей серии к 4 году она равна 75 ±
6%.С целью углубленного изучения отдаленных результатов вся серия больных была разбита на группы в зависимости от коррегированных анатомо-функциональных бассейнов.
В первой группе из 44 больных, которым произведена одномоментная коррекция коронарного и брахиоцефального региона, у одного больного через 2 года после операции возобновились ТИА ( что связано с естественным прогрессированием атеросклеротического процесса и окклюзией противоположной позвоночной артерии), у 2-х больных отмечался рецидив
стенокардии, один больной перенес инфаркт миокарда через 5.5 лет после АКШ. кумулятивная выживаемость к 4 году составила 94.5± 5% (рисунок 4.). Анализируя отсутствие нелетальных проявлений сосудистых поражений коронарного и брахиоцефального регионов определено наличие положительных результатов оперативного пособия в 84+ 5.7% случаев.После изолированной коррекции SSS ( вторая группа) практически у всех больных сохранялась стенокардия, 2 пациента перенесли новый инфаркт миокарда и 6 ( 33%) больных в дальнейшем были оперированы на коронарных артериях.
Во этой группе больных, которым выполнена реваскуляризация только брахиоцефальных артерий кумулятивная выживаемость к 4 году составила 86± 5% (рисунок 5).
При анализе отсутствия нелетальных проявлений сосудистого поражения коронарного и брахиоцефального регионов определено наличие положительных результатов оперативного пособия в 43+ 9% случаев.
В группе больных с изолированным АКШ, один больной (10%) перенес инсульт в ВББ через 17 месяцев после АКШ, 6 больных перенесли ТИА в ВББ из которых 4 больных (40%) были оперированы позже по поводу окклюзии ПкА. В этой группе больных, кумулятивная выживаемость к 4 году составила 74 ± 10%, а число положительных результатов достигло лишь 30 + 14% (рисунок 6.).
Анализируя тип стил-синдрома в этой группе больных отмечено, что больной с ишемическим инсультом в ВББ на момент обследования относился к субкомпенсированному типу SSS, а четверо больных, оперированных на ветвях дуги аорты - к декомпенсированному типу.
Состояние кровообращения остальных двух больных не обследовалось в связи с невозможностью их приезда.
Своеобразный парадокс заключается в том, что больные, вошедшие в I группу, на момент первичного обследования и лечения по общему состоянию и кардиальному статусу были более тяжелыми, по сравнению с пациентами 2 и 3 группы, так как у них имелись признаки более массивного генерализованного патологического процесса, показания как к коронарной реваскуляризации, так и к реконструкции брахиоцефальных артерий, в то время как больные 2 и 3 группы перенесли хирургические вмешательства на других регионах и были выписаны из стационара в состоянии относительной компенсации.
Тем не менее, выживаемость 2 и 3 группы к 4 году отдаленного периода оказалась ниже, а процент отсутствия осложнений со стороны коронарного и брахиоцефального бассейнов ниже соответствующего в 1-й группе в 2-3 раза.
Анализ отдаленных результатов лечения сочетанного атеросклеротического поражения сосудов сердца и головного мозга показал:
ВЫВОДЫ

Рис. 1. График динамики скоростных показателей ретроградного кровотока по позвоночной артерии при проведении манжеточной пробы.
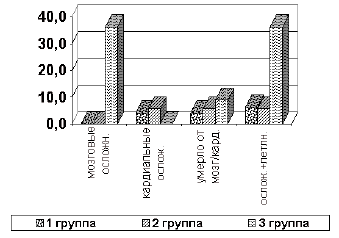
Рис. 2. Сопоставление числа осложнений в раннем п/о периоде по группам.
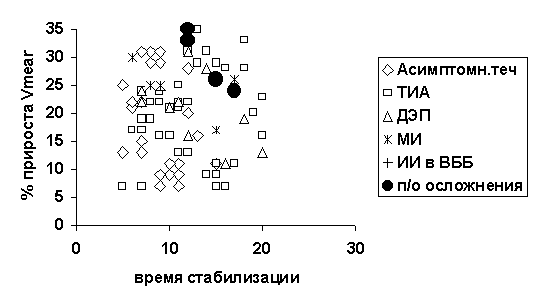
Рис.3. Сопоставление результатов послеоперационного неврологического состояния оперированных больных с показателями стил-синдрома.
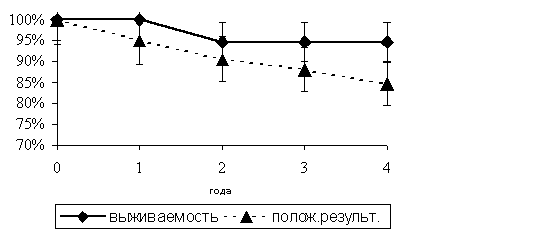
Рис.4. Кумулятивная выживаемость и отсутствие осложнений у больных c одномоментной коррекцией коронарного и брахиоцефального регионов.
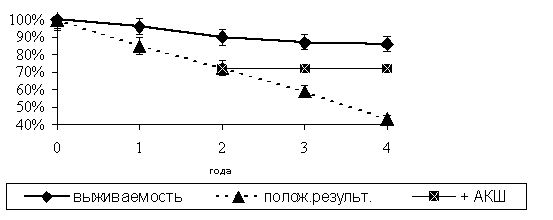
Рис.5. Кумулятивная выживаемость и отсутствие осложнений у больных c коррекцией брахиоцефального региона.
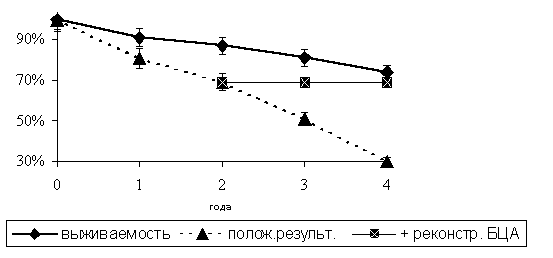
Рис. 6. Кумулятивная выживаемость больных с изолированной реконструкцией коронарных артерий.
Табл.1 Клинические проявления окклюзирующего поражения БЦА по группам
|
Клиническая манифестация |
Число Б-ых |
1 гр. |
2 гр. |
3 гр. |
||
|
Ишемия верхней конечности |
25 |
22 |
2 |
1 |
||
|
Асимптомное течение |
24 |
14 |
- |
10 |
||
|
Транзиторные ишемические атаки |
ВББ |
19 |
12* |
7** |
- |
|
|
КБ |
8 |
6* |
2 |
- |
||
|
Смешанные |
12 |
9* |
3 |
- |
||
|
Дисциркуляторная энцефалопатия |
12 |
6*** |
5* |
1 |
||
|
Малый инсульт |
ВББ |
6 |
1 |
2 |
- |
|
|
КБ |
3** |
- |
- |
|||
|
Завершенный инсульт в ВББ |
1 |
- |
1* |
- |
||
* - у 6-ти больных было сочетание различной неврологической симптоматики.
Характеристики коронарного синдрома больных по группам. (табл.2)
|
Показатели |
1 гр. (47 больных) |
2 гр. (18 больных) |
3 гр. (11 больных) |
|
|
Клиника |
ФК 1 - 2 |
5 (10.6%) |
15 (83%) |
2 (18%) |
|
ФК 3 |
42 (89.4%) |
3 (17%) |
9 (82%) |
|
|
Постинфакрктный кардиосклероз |
39 (83%) |
11 (61%) |
10 (91%) |
|
|
Нестабильная стенокардия |
24 (51%) |
- |
3 (27%) |
|
|
НК 2А |
3 (6.4%) |
1 (6%) |
1 (9%) |
|
|
Коронаро- графия |
Поражение 1-2 КА |
4 (8%) |
14 (78%) |
1 (9%) |
|
Поражение 3 КА |
31(66%) |
3 (17%) |
6 (55%) |
|
|
Поражение ствола ЛКА |
12 (26%) |
1 (5%) |
4 (36%) |
|
|
ФВ ЛЖ mean |
37.5 +4.6% |
46.5 +4.1% |
41.5 +3.0% |
Табл 3. Результаты хирургического лечения больных с поражением коронарного и брахиоцефального регионов по группам.
|
Группы больных |
Кардиальные осложнения |
Мозговые осложнения |
Умерло от мозговых кардиальных причин |
Прочие причины летальности |
Суммарно осложнения + Летальность |
|
1гр. (47 б-х) |
2 |
- |
2 (4.2%) |
1 |
3 (6.3%) |
|
2 гр. (18 б-х) |
1 |
- |
1 (5.6%) |
- |
1 (5.6%) |
|
3 гр. (11 б-х) |
- |
4 |
1 (9.1%) |
- |
4 (36.3%) |