
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
Пестова Л.А.
Кандидемия и острый диссеминированный кандидоз у больных в отделениях интенсивной терапии
Материалы диссертации на соискание ученой
степени
кандидата медицинских наук, Санкт-Петербург, 2004
Актуальность темы:
Инвазивные микозы, в том числе кандидемия и острый диссеминированный кандидоз (ОДК), являются важной проблемой современной медицины [Vincent J.L. et al. 1998, Pfaller M.A. et al. 1998, Елинов Н.П. 2001]. Они характеризуются возрастающей частотой возникновения у различных категорий больных, тяжестью клинических проявлений и высокой летальностью [Banerjee S.N. et al. 1991, Coleman D.C. et al. 1998, Blot S.I. et Vandewoude K.H. 2003]. По данным Национального комитета США по контролю над внутрибольничными инфекциями, частота кандидемии в лечебных учреждениях США возросла в 5 раз за период с 1980 по 1990 годы [Beck-Sague C.M. et al. 1993]. Установлено, что кандидемия и ОДК наиболее часто развиваются у больных в отделениях реанимации и интенсивной терапии (ОРИТ) [Eggimann P. et al. 2003]. Многоцентровые исследования в ряде европейских государств свидетельствуют о том, что у больных ОРИТ Candida spp. находятся на пятом месте среди возбудителей инфекционных осложнений [Vincent J.L. et al. 1995]. По данным международных исследований, у больных в ОРИТ Candida spp. находятся на третьем-четвертом месте среди возбудителей бактериемий и фунгемий и составляют 9-17% всех положительных посевов крови [Richards M.J. et al. 1999, Sandven P. et al. 2000, Wisplinghoff H. et al. 2004].
Известно, что развитие кандидемии и ОДК сопровождается повышением вероятности летального исхода почти в два раза [Vincent J.L. et al. 1998]. Общая летальность при кандидемии и ОДК составляет 20–80% [Nguyen M.H. et al. 1995, Anaissie E.J. et al. 1998], при этом атрибутивная летальность (т.е. связанная только с кандидемией и ОДК) - 33-38% [Blot S.I. et al. 2003, Wey S.B. et al. 1988].
В нашей стране данная проблема исследована недостаточно. Мало изучены частота возникновения кандидемии и ОДК у больных в ОРИТ, спектр возбудителей и их чувствительность к антимикотическим препаратам in vitro, факторы риска и клинические проявления. Нет данных о летальности у различных категорий больных с кандидемией и ОДК, не разработаны методы их ранней диагностики и лечения. Это явилось предпосылкой настоящего исследования.
Цель работы:
Изучить клинико-диагностические особенности кандидемии и острого диссеминированного кандидоза у больных в отделениях интенсивной терапии.
Для достижения указанной цели были поставлены следующие основные
Задачи исследования:
- определить частоту развития кандидемии и острого диссеминированного кандидоза у различных категорий больных в отделениях интенсивной терапии;
- изучить спектр возбудителей кандидемии и острого диссеминированного кандидоза у данных больных и определить их чувствительность к антимикотическим препаратам in vitro;
- выявить факторы риска развития кандидемии и острого диссеминированного кандидоза у различных категорий больных в отделениях интенсивной терапии;
- определить клинические проявления кандидемии и острого диссеминированного кандидоза;
- проанализировать результаты лечения больных с кандидемией и острым диссеминированным кандидозом при различных вариантах антимикотической терапии;
- разработать алгоритм ранней диагностики и лечения кандидемии и острого диссеминированного кандидоза у больных в отделениях интенсивной терапии.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Исследование явилось проспективным (по времени сбора данных и формированию выборки), динамическим (по временным параметрам) и обсервационным (по отсутствию или наличию вмешательства). Исследование было выполнено в течение 6 лет (с 1998 по 2003 г.г.).
Обследовано 1325 больных, из которых 680 человек составили пациенты хирургических ОРИТ, 645 - терапевтических ОРИТ.
Обследование включало клинические исследования, микробиологические (микологические) исследования крови и других клинических материалов, инструментальные исследования, патоморфологические исследования и статистическую обработку результатов.
Клиническое обследование было направлено на выявление у больных очагов инфекции, а также синдрома генерализованной воспалительной реакции [Levy M.M. et al. 2003], который определяли на основании двух и более из следующих признаков:
- общие симптомы (температура тела >38,30С или <360С, частота сердечных сокращений >90 в минуту, повышение частоты дыхательных движений >20 в минуту, нарушение ментального статуса, значимый отек или положительный баланс жидкости (>20 мл/кг в течение 24 часов), гипергликемия (уровень глюкозы в плазме >120 мг/дл или 7,7 ммоль/л) при отсутствии сахарного диабета;
- лабораторные показатели воспаления (лейкоцитоз - количество лейкоцитов в периферической крови >12x109/л или лейкопения <4x109/л, повышение количества незрелых форм нейтрофилов >10%, уровня С-реактивного белка в сыворотке крови более чем в 2 раза, уровня прокальцитонина в плазме более чем в 2 раза;
- гемодинамические показатели (артериальная гипотензия (снижение систолического АД <90 мм рт. ст., среднее АД <70 мм рт. ст. или снижение систолического АД >40 мм рт. ст. от базового), SVO2 >70%, сердечный индекс >3,5 л/мин/м2;
- показатели полиорганной дисфункции (артериальная гипоксемия (PaO2/FiO2 <300), острая олигурия (диурез <0,5 мл/кг в час или 0,45 ммоль/л в течение, по крайней мере, 2 часов), уровень креатинина >0,5 мг/дл, нарушение коагуляционного гемостаза (МНО >1,5 или АПТВ >60 секунд), кишечная непроходимость (отсутствие кишечной перистальтики), тромбоцитопения (количество тромбоцитов в периферической крови <100x109/л), гипербилирубинемия (повышение общего билирубина плазмы >4 мг/дл или 70 мкмоль/л);
- показатели тканевой перфузии (гиперлактатемия (>1 ммоль/л), снижение капиллярного кровотока).
Микологические исследования включали выявление возбудителей кандидемии и ОДК в крови и других биосубстратах, их идентификацию и определение чувствительности к антимикотическим препаратам in vitro.
Всем больным выполняли посевы крови не менее 3 дней подряд, в период озноба перед подъемом температуры тела. Кровь для посева получали из периферической вены и/или центрального венозного катетера. Посев крови осуществляли во флаконы с жидкой средой Сабуро в разведении 1:10 (5 мл крови и 50 мл среды) или Bio-AER (Sanofi Diagnostics Pasteur, Франция) в разведении 1:6 (10 мл крови и 60 мл среды). Флаконы инкубировали в течение 10 суток при 370С. Высевы на чашки Петри с плотной средой Сабуро с добавлением антибиотиков делали на 2, 5 и 10 сутки инкубации. При росте микробиоты выполняли микроскопию культур, очистку от бактерий (при выделении сочетанной грибково-бактериальной биоты), а также разделение культур (в случае выявления полифунгемии).
Видовую идентификацию возбудителя проводили с применением микроскопического исследования культуры, теста на ростковые трубки, биохимических тестов с использованием систем Fongiscreen, Auxacolor, API 20C AUX.
Определение чувствительности возбудителей к антимикотическим препаратам проводили с помощью диско-диффузионного метода, разработанного Национальным комитетом по клиническим лабораторным стандартам США (NCCLS) для грибов рода Candida (NCCLS M44-P). Чувствительность штаммов к флуконазолу оценивали по диаметрам зон отсутствия роста, эквивалентным минимальным ингибирующим концентрациям. Резистентными к флуконазолу штаммы считали при диаметре зоны отсутствия роста ≤14 мм, чувствительными - ≥19 мм, остальные возбудители (с диаметром зоны отсутствия роста 15-18 мм) относили к штаммам с дозозависимой чувствительностью.
Для диагностики кандидемии и ОДК использовали критерии, принятые Европейской организацией по изучению и лечению рака (EORTC) и Национальным институтом аллергологии и инфекционных заболеваний (NIAID) США [Ascioglu S. et al. 2002]. Диагноз кандидемии ставили при однократном выделении Candida spp. при посеве крови, полученной в период подъема температуры тела >38,30C или при наличии других признаков синдрома генерализованной воспалительной реакции. Диагноз ОДК ставили при наличии у больного кандидемии в сочетании с культуральными или гистологическими признаками поражения глубоких тканей (включая подкожную жировую клетчатку) или при выделении Candida spp. из двух и более стерильных в норме биосубстратов.
Всем больным с кандидемией проводили инструментальное обследование для выявления очагов диссеминации: офтальмоскопию с расширением зрачка, рентгенографию или компьютерную томографию (КТ) органов грудной полости (при выявлении изменений – бронхоскопию с культуральным исследованием материала), ультразвуковое исследование (УЗИ) или КТ брюшной полости, пункцию (или биопсию) подкожных абсцессов с культуральным и гистологическим исследованием полученного материала, а также ЭХО-кардиографию - при появлении сердечных шумов или синдрома сердечной недостаточности, КТ или магнитно-резонансную томографию головного мозга - при наличии неврологической симптоматики.
Биопсийный, операционный или секционный материал после фиксации формалином подвергали обезвоживанию и заливали в парафиновые блоки, из которых изготавливали срезы толщиной 4 мкм. Фиксированные на предметном стекле срезы окрашивали гематоксилином-эозином, азур-эозином, проводили PAS-реакцию и импрегнировали солями серебра по методу Гомори-Грокотта для выявления элементов гриба [Аравийский Р.А. и Горшкова Г.И. 1995].
Сбор информации о больных с кандидемией и ОДК выполняли с помощью карты обследования, разработанной Европейской конфедерацией по медицинской микологии (ЕСММ). Статистический анализ полученных данных проводили с помощью параметрических и непараметрических методов, используя программу Statistica for Windows 6.0 (StatSoft, Tulsa, Okla). Сравнение показателей двух групп пациентов выполняли с помощью t-теста Стьюдента. Различие величин считали достоверным при уровне значимости p<0.05. [Реброва О.Ю. 2002, Флетчер Р. и соавт. 1998].
Результаты собственных исследований
При обследовании 1325 больных в ОРИТ 18 многопрофильных стационаров Санкт-Петербурга кандидемия и ОДК были выявлены у 107 пациентов.
Больные с кандидемией и ОДК были представлены всеми возрастными группами от одного месяца до 75 лет, из которых 85 человек были взрослыми, остальные 22 – детьми в возрасте £15 лет. Средний возраст больных составил 35,3 года, медиана – 35,0±21,3 лет. Распределение больных по полу было практически равным: 53 мужчины и 54 женщины.
На момент выявления кандидемии и ОДК длительность пребывания больных в стационаре варьировала от двух до 234 суток (средний срок выявления составил 24 сутки, медиана - 18,0±27,01 суток). Наиболее часто кандидемия и ОДК возникали на 10-19 сутки госпитализации (37 больных - 34,6%).
Из 107 больных с кандидемией и ОДК 62 человека (57,9%) находились на лечении в хирургических ОРИТ и 45 пациентов (42,1%) - в терапевтических ОРИТ.
Основными заболеваниями, требующими лечения в хирургических ОРИТ, были абдоминальная хирургическая патология (панкреонекроз, язвенная и желчекаменная болезни, аппендицит, множественные врожденные пороки развития ЖКТ и почек, трансплантация печени и др.) у 27 больных (25,3%), термические поражения (главным образом ожоги >27% поверхности тела III-IV степени) - у 13 (12,1%), тяжелая травма (сочетанная травма головы, туловища, конечностей и изолированная черепно-мозговая травма) - у 12 (11,2%), торакальная хирургическая патология (пневмония, рак легкого) - у 3 (2,9%), кардиохирургическая патология (аневризма грудного отдела аорты, ИБС с прогрессирующей стенокардией напряжения) - у 2 (1,8%), другие патологические состояния – у 5 (4,6%).
Основными заболеваниями, требующими госпитализации в терапевтические ОРИТ явились онкогематологические болезни (острые лейкозы, миелодиспластический синдром, лимфомы, множественная миелома, хронический миелолейкоз) у 27 больных (25,3%), декомпенсированный сахарный диабет I типа – у 4 (3,8%), гломерулонефрит – у 3 (2,8%), прогрессирующая ВИЧ-инфекция - у 3 (2,8%), солидные опухоли (нейробластома средостения, опухоль Вилмса) – у 2 (1,8%), тяжелые бактериальные инфекции – у 2 (1,9%), дерматомиозит, узелковый периартериит – у 2 (1,9%), другие патологические состояния – у 2 (1,9%).
Трансплантация стволовых кроветворных клеток была выполнена у четырех больных (гемобластозы и рассеянный склероз), трансплантация печени – у одной больной (аутоиммунный гепатит, цирроз печени).
Частота выявления кандидемии и ОДК у больных с синдромом генерализованной воспалительной реакции составила 8,0% (107 пациентов из 1325 обследованных). Мы изучили частоту развития кандидемии и ОДК у больных в ОРИТ Ленинградской областной клинической больнице - многопрофильном стационаре с наибольшим количеством выявленных случаев (51 больной). Исследование показало, что частота развития кандидемии и ОДК у больных в ОРИТ составляет 2,7 случаев на 1000 госпитализированных пациентов.
Наше исследование, проведенное в течение шести лет свидетельствует о нарастании частоты кандидемии и ОДК в последние годы. Установлено, что в 2002-2003 г.г. частота кандидемии и ОДК была в 2,5-2,7 раза выше по сравнению с предыдущими годами исследования и составила 11,9-12,6% у больных с синдромом генерализованной воспалительной реакции.
Результаты исследования свидетельствуют о широком спектре возбудителей кандидемии и ОДК. У 107 больных с кандидемией и ОДК нами было выделено 117 возбудителей (таблица 1). Из 12 выявленных Candida spp. наиболее часто определяли C.albicans (29,1%), C.parapsilosis (26,5%), C.glabrata (11,9%) и C.tropicalis (6,8%).
Таблица 1
Возбудители кандидемии и острого диссеминированного кандидоза (n=117)
|
возбудители: |
n |
% |
|
· C.albicans |
34 |
29,1 |
|
· C.parapsilosis |
31 |
26,5 |
|
· C.glabrata |
14 |
11,9 |
|
· C.tropicalis |
8 |
6,8 |
|
· C.guilliermondii |
6 |
5,1 |
|
· C.krusei |
6 |
5,1 |
|
· C.zeylanoides |
2 |
1,7 |
|
· C.lipolytica |
2 |
1,7 |
|
· C.lusitaniae |
1 |
0,9 |
|
· C.rugosa |
1 |
0,9 |
|
· C.famata |
1 |
0,9 |
|
· C.kefyr |
1 |
0,9 |
|
· C.spp. |
10 |
8,5 |
| всего возбудителей: |
117 |
100 |
У 98 пациентов с кандидемией и ОДК (92% больных) была определена моноинфекция, у 9 пациентов (8%) при посеве крови были выявлены два и более видов Candida spp..
Спектры возбудителей кандидемии и ОДК у больных в хирургических и терапевтических ОРИТ несколько отличались. Установлено, что C.guilliermondii и C.krusei достоверно чаще встречались в терапевтических ОРИТ по сравнению с хирургическими ОРИТ (10,9% случаев каждая в терапевтических ОРИТ, n=46, по сравнению с 1,4% каждая в хирургических ОРИТ, n=71, p<0.03).
Спектры возбудителей кандидемии и ОДК у взрослых пациентов и детей также имели некоторые отличия. Основными возбудителями кандидемии и ОДК у детей были C.parapsilosis (37,5%) и C.albicans (20,8%). Candida lipolytica и C.lusitaniae мы достоверно чаще выявляли в группе детей по сравнению со взрослыми (8,3% и 4,2% случаев соответственно у детей, n=24 и 0% - у взрослых, n=93, p=0.006 и p<0.05 соответственно). Кроме того, у взрослых пациентов C.glabrata определяли достоверно чаще (15,1% случаев) по сравнению с детьми, у которых не было выявлено ни одного возбудителя данного вида (p<0.05).
У четверых больных (3,7% случаев) мы выявили сочетанную фунгемию, обусловленную Candida spp. и другими возбудителями. У двух больных было сочетание Candida и Trichosporon spp., у одного - Candida spp. и Geotrichum candidum, у одного - Candida spp. и Cryptococcus albidus var.diffuens. Кроме того, у двух больных мы наблюдали сочетание инвазивного кандидоза и аспергиллеза. У одного пациента с кандидемией был выявлен аспергиллез послеоперационной раны, обусловленный Aspergillus flavus, у второго - посмертно был диагностирован ОДК с поражением сердца и почек в сочетании с инвазивным аспергиллезом легких.
Сочетание кандидемии с бактериемиями было выявлено у 26 больных (24%). При посеве крови было выделено 30 возбудителей бактериобиоты, наиболее часто выявляли Pseudomonas aeruginosa (26,8%).
Мы определили чувствительность к флуконазолу 50 возбудителей Candida spp., выделенных от 46 больных (43% от всех больных с кандидемией и ОДК). Нами определено, что 58% возбудителей были чувствительны к этому препарату, 34% были резистентны к флуконазолу, а 8% имели дозозависимую чувствительность. Известно, что C.krusei часто отличается природной резистентностью и C.glabrata - дозозависимой чувствительностью или резистентностью к флуконазолу. Полученные данные свидетельствуют о том, что резистентные и штаммы с дозозависимой чувствительностью встречаются и среди других видов возбудителей кандидемии и ОДК. Резистентные у флуконазолу штаммы были выявлены среди изолятов C.krusei, C.glabrata, C.albicans, C.guilliermondii и C.kefyr, штаммы с дозозависимой чувствительностью - у изолятов C.guilliermondii, C.tropicalis и C.glabrata. Все изученные штаммы C.parapsilosis, C.zeylanoides, C.lipolytica и C.rugosa были чувствительны к флуконазолу.
Проведенное исследование показало, что основными факторами риска кандидемии и ОДК у больных ОРИТ являются применение антибиотиков широкого спектра действия (95,3% больных), использование внутрисосудистых катетеров (88,8%), хирургические вмешательства (50,5%), применение глюкокортикостероидов (29,9%) и нейтропения (25,2%).
Из 102 больных, которым проводили антибактериальную терапию в течение 14 дней до верификации кандидемии, 96 пациентов (94,1%) получали два и более антибактериальных препарата. Наиболее часто больные получали антибиотики группы цефалоспоринов (цефазолин, цефалексин, цефтазидим) – 76 (74,5%), аминогликозиды (амикацин, гентамицин, неомицин) – 72 (70,6%) и карбапенемы (имипенем/циластатин и меропенем) – 36 (35,3%).
Анализ использования катетерной техники у больных с кандидемией и ОДК показал, что у 95 пациентов (88,8%) применяли внутрисосудистые катетеры. У 93 больных (86,9%) сосудистый доступ был обеспечен с помощью центрального венозного катетера и у двух больных (1,9%) - периферического катетера. В большинстве случаев были использованы полиэтиленовые катетеры, применение которых чаще сопровождается развитием катетерных инфекций [Mermel L.A. et al. 2001, O’Grady N.P. et al. 2002]. Длительность применения центральных венозных катетеров без замены у 80 больных (84,2%) составила три недели и более, периферических катетеров - четверо суток.
У 54 больных (50,5%) в течение 30 дней до постановки диагноза кандидемии и ОДК были проведены хирургические вмешательства, у 33 (30,8%) - операции на органах брюшной полости, 11 (10,3%) - аутодермопластика, 3 (2,8%) – нейрохирургические операции, 2 (1,9%) – кардиохирургические, 2 (1,9%) – открытая репозиция костей, 1 (0,9%) – операция на органах грудной полости, 1 (0,9%) – формирование артериовенозной фистулы, 1 (0,9%) – ампутация пальцев стоп.
Глюкокортикостероиды (преднизолон, дексаметазон и пр.) в течение месяца до выявления кандидемии и ОДК применяли у 32 больных (29,9%). Глюкокортикостероиды назначали дополнительно к цитостатической терапии онкологических заболеваний, при трансплантации стволовых кроветворных клеток или печени, аутоиммунных заболеваниях. Медиана длительности применения этих препаратов до выявления кандидемии составила 22±9 дней, средняя доза в пересчете на преднизолон - 1,2±0,9 мг/кг в сутки.
Снижение количества нейтрофилов менее 1,0х109/л было отмечено у 27 больных (25,2%). Основными причинами нейтропении были онкогематологические заболевания и цитостатическая терапия.
Основными клиническими проявлениями кандидемии и ОДК у обследованных больных были повышение температуры тела ≥ 38,30C - у 100 больных (93,5%), наличие очагов диссеминации (ОДК) - у 38 (35,5%) и септический шок – у 24 (22,4%).
Основными клиническими признаками ОДК у обследованных больных были симптомы дыхательной и почечной недостаточности при поражении легких и почек, нарушение ментального статуса при поражении головного мозга, а также скотома при поражении органа зрения. Наиболее часто нами отмечено поражение легких, почек и брюшины (таблица 2).
Таблица 2
Поражение органов при остром диссеминированном кандидозе (n=38)
| Пораженные органы |
n |
% |
| легкие |
18 |
47,4 |
| почки |
10 |
26,3 |
| брюшина (перитонит) |
7 |
18,4 |
| сердце (эндокардит, миокардит) |
6 |
15,8 |
| головной мозг |
6 |
15,8 |
| селезенка |
6 |
15,8 |
| печень |
5 |
13,2 |
| кожа и подкожная клетчатка |
4 |
10,5 |
| орган зрения (ретинит) |
3 |
7,9 |
| пищевод |
1 |
2,6 |
| аппендикс |
1 |
2,6 |
| предстательная железа |
1 |
2,6 |
Необходимо отметить высокую частоту септического шока (22,4%), возникшего в течение 48 часов до или после выявления кандидемии или ОДК. Наиболее часто мы отмечали его у пациентов со злокачественными новообразованиями и реципиентов стволовых кроветворных клеток или печени.
Как известно, лечение кандидемии и ОДК включает удаление внутрисосудистого катетера и назначение антимикотических препаратов. Удаление или замена катетеров по проводнику были выполнены у 80 из 95 больных (84,2%). Антимикотики получал 81 больной с кандидемией и ОДК (75,7%). Наиболее часто применяли флуконазол (53,1%) и амфотерицин В (34,6%), реже - каспофунгин (6,2%), липосомальный амфотерицин В (3,7%), итраконазол (1,2%) и кетоконазол (1,2%).
Для оценки эффективности лечения кандидемии и ОДК мы определили летальность на 30 сутки после постановки диагноза. Летальный исход был отмечен у 45 больных, т.е. летальность составила 42,1%. Мы проанализировали влияние различных факторов на показатель летальности (тип ОРИТ, пол и возраст больного, тип возбудителя, наличие ОДК, наличие септического шока, сочетание кандидемии с другими инвазивными микозами, применение антимикотической терапии, удаление внутрисосудистого катетера). Нами установлено, что у больных с кандидемией и ОДК достоверно снижают летальность проведение антимикотической терапии (30,9% , n=81, по сравнению 76,9%, n=26, p<0.05) и удаление внутрисосудистого катетера (32,5%, n=80, по сравнению 100%, n=15, p<0.05). Неблагоприятными прогностическими факторами являются возраст больных старше 70 лет (летальность - 87,5%, p<0.02 при сравнении с общей летальностью) и сочетание кандидемии с другими инвазивными микозами (летальность - 100%, p<0.01 при сравнении с летальностью при моноинфекции).
Таким образом, проведенное исследование позволило нам разработать алгоритм ранней диагностики и лечения кандидемии и ОДК.
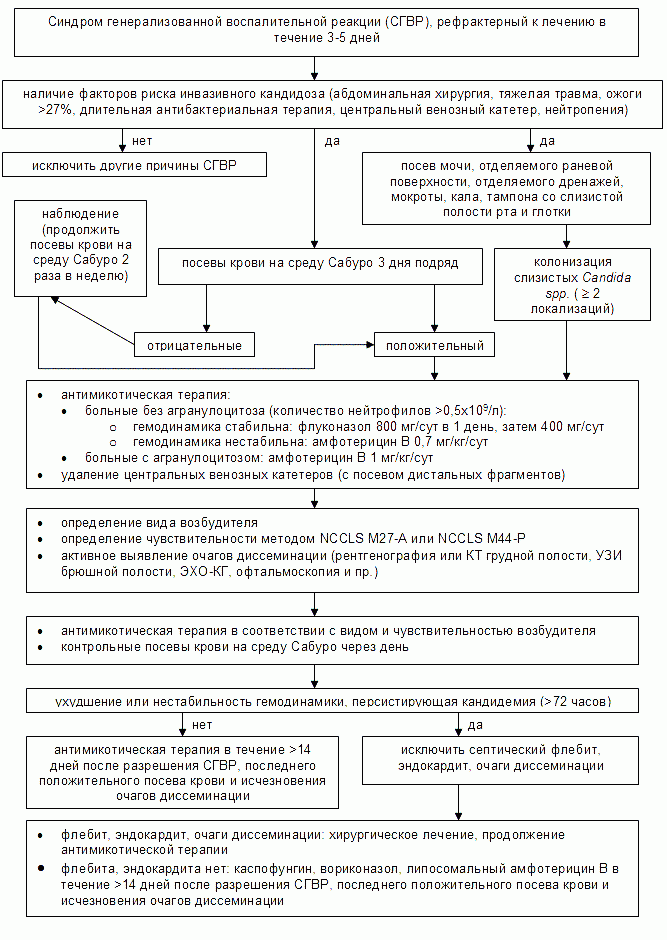
Рисунок 1: алгоритм ранней диагностики и лечения кандидемии и ОДК
Выводы:
- Частота кандидемии и острого диссеминированного кандидоза в отделениях интенсивной терапии составляет 2,7 случаев на 1000 госпитализированных пациентов.
- Основными возбудителями кандидемии и острого диссеминированного кандидоза являются Candida albicans (29%), C.parapsilosis (27%), C.glabrata (12%) и C.tropicalis (7%).
- Резистентные к флуконазолу штаммы составляют 34% всех возбудителей кандидемии и острого диссеминированного кандидоза, наиболее частыми из которых являются C.krusei, C.glabrata, C.albicans и C.guilliermondii; дозозависимая чувствительность встречается у штаммов C.tropicalis, C.guilliermondii и C.glabrata.
- Основными факторами риска развития кандидемии и острого диссеминированного кандидоза являются хирургические вмешательства на органах брюшной полости, распространенные глубокие ожоги, тяжелая травма, применение антибиотиков широкого спектра действия и иммуносупрессоров, а также длительная катетеризация центральных вен и нейтропения.
- Наиболее частыми клиническими проявлениями кандидемии и острого диссеминированного кандидоза являются резистентное к антибиотикам широкого спектра действия повышение температуры тела >38,30C, острая дыхательная недостаточность, острая почечная недостаточность и септический шок.
- Диагностика кандидемии и острого диссеминированного кандидоза должна включать раннее выявление больных с факторами риска, многократные посевы крови и материала из очагов поражения на специальные питательные среды, идентификацию вида возбудителя и определение его чувствительности к антимикотическим препаратам in vitro.
- Для успешного лечения больных с кандидемией и острым диссеминированным кандидозом необходимы адекватная антимикотическая терапия и удаление внутривенных катетеров.
Практические рекомендации:
- Для своевременной диагностики кандидемии и ОДК показано выявление больных с высоким риском развития инвазивного кандидоза (абдоминальная хирургия, тяжелая травма, ожоги >27%, длительная антибактериальная терапия, центральный венозный катетер, нейтропения), многократные посевы крови и материала из очагов поражения на специальные питательные среды.
- Все микромицеты, выделенные из крови и других стерильных в норме биосубстратов должны быть идентифицированы до вида, показано определение их чувствительности к антимикотикам in vitro стандартными методами.
- При выявлении кандидемии больные нуждаются в дополнительном обследовании с целью выявления очагов диссеминации (рентгенография, УЗИ, ЭХО-КГ, офтальмоскопия и пр.).
- Всем больным с однократным выявлением грибов рода Candida при посеве крови показано лечение системными антимикотиками и замена центрального венозного катетера.