
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
|
|
УДК 616.992.282
_________________________________________
Влияние гормональной контрацепции на частоту и клинические особенности кандидозного вульвовагинита у женщин репродуктивного возраста
Фадина Ю.П.
Кафедра акушерства, гинекологии и перинатологии, ГОУ ВПО «Санкт-Петербургская государственная академия имени И.И. Мечникова Федерального агентства по здравоохранению и социальному развитию», Россия
©Фадина Ю.П., 2007
В статье рассмотрена вероятность влияния комбинированных гормональных препаратов на частоту и клинические особенности кандидозного вульвовагинита у женщин репродуктивного возраста (КВВ). Частота острого КВВ в группе женщин, использующих методы гормональной контрацепции, составила 57,8%. Во всех случаях заболевание протекало в виде острого вульвовагинита, основным возбудителем которого была C. albicans (94,4%).
Ключевые слова: вагинальное контрацептивное кольцо, Candida albicans, кандидозный вульвовагинит, комбинированные оральные контрацептивы, контрацептивная трансдермальная система
___________________________________________
The influence of hormonal contraception in a frequency and clinical features of Vulvovaginal CandidOsis at the reproductive-aged women
Fadina Y.P.
Department of obstetrics-gynecology and perinatalogy, SEI HPE «I.I. Mechnikov Saint-Petersburg Medical Academy», Russia
© Fadina Y.P.., 2007
The probability of influence of the combined hormonal preparations on frequency and clinical features of vulvovaginal candidosis (VVC) at women of reproductive age have been considered in this article. Frequency of acute VVC in group of the women using methods of hormonal contraception, has made 57,8 %. In all cases disease proceeded as acute vulvovaginitis which basic activator was C. albicans (94,4 %).
Key words: a vaginalcontraceptive ring, Candida albicans, vulvovaginal candidosis, the combined oral contraceptives, contraceptive transdermal system
Кандидозная инфекция является одной из самых распространенных микотических инфекций в мире. В последнее десятилетие наблюдают увеличение частоты инвазивных и поверхностных форм микозов (поражение слизистых оболочек, кожи, ногтей). Кандидозный вульвовагинит (КВВ) относят именно к этой клинической форме кандидаинфекции.
На протяжении жизни 75% женщин детородного возраста переносят хотя бы один эпизод острого КВВ [1,2]. Наиболее значимыми факторами КВВ являются: применение антибактериальных препаратов широкого спектра действия, увеличение частоты эндокринной патологии (сахарный диабет, нарушение функциональной активности щитовидной железы), использование иммуносупрессивной терапии [3]. В связи с применением местной и системной заместительной гормональной терапии отмечают тенденцию к возрастанию частоты данного заболевания у женщин старшей возрастной группы. Особую тревогу вызывает увеличение случаев хронического рецидивирующего течения генитальной кандидаинфекции, в патогенезе которой определённую значимость представляют факторы, снижающие сопротивляемость макроорганизма - дисбиотические процессы на уровне вагинального эпителия, влияние половых стероидов [4].
Ежегодно во всех странах мира возрастает число женщин, использующих современные методы контрацепции с целью регуляции рождаемости. В настоящее время количество женщин, применяющих различные методы контрацепции, составляет 22 миллиона, при чем каждая третья из них использует именно гормональные контрацептивные средства [5].
Известно, что некоторые виды контрацепции, такие как химические спермициды, нарушение правил внутриматочной контрацепции могут влиять на частоту КГ, способствовать обострению микотического процесса за счет влияния на вагинальную нормобиоту (снижение содержания молочнокислых лактобацилл, изменение рН вагинальной среды), тем самым создавая благоприятные условия для роста грибов рода Candida [3,6].
Комбинированные гормональные препараты подразделяют по количеству эстрогенного компонента на высокодозированные, низкодозированные и микродозированные [7]. Ранее в научных исследованиях было показано, что высокодозированные гормональные препараты способствовали развитию хронического кандидозного вульвовагинита. Это объясняли тем, что эстрогены повышают содержание гликогена в эпителиоцитах, усиливают авидность вагинального эпителия к грибам и оказывают прямое стимулирующее действие на рост грибов [8].
В настоящее время применяют низко и микродозированные контрацептивные препараты, которые представлены низкими дозами этинилэстрадиола (не превышает 35 мкг этинилэстрадиола) и прогестагенами третьего поколения (производные 19-норэтистерона), обладающими высокой биодоступностью, селективностью к рецепторам прогестерона и отсутствием выраженного андрогенного эффекта.
Препараты с высоким содержанием гормонов используются для достижения лечебного эффекта.
Влияние современных гормональных контрацептивных средств на частоту возникновение КВВ не изучено.
Цель исследования – изучить влияние различных видов гормональной контрацепции на частоту и клинические особенности кандидозного вульвовагинита у женщин репродуктивного возраста.
ОбъектЫ и методы исследования
Обследовано 124 женщины репродуктивного возраста, применявших гормональные контрацептивы с целью регуляции рождаемости. Возраст пациенток - от 18 до 45 лет. Средний возраст - 25-35 лет (медиана - 23,7±7,8).
Длительность применения гормональной контрацепции составляла от 6 до 12 месяцев. Эпизоды острого вульвовагинита диагностировали у 43 женщин (35%) через 3 месяца от момента назначения контрацептивных препаратов; в период от 3 до 6 месяцев диагноз подтверждён у 28,5% женщин, от 6 до 12 месяцев - у 36,5% женщин.
Критериями включения женщин в данном исследовании были: возраст старше 18 лет и наличие лабораторно подтверждённой этиологии кандидозного вульвовагинита.
Критерии исключения: наличие острых и хронических (в фазе обострения) заболеваний органов малого таза, инфекций передаваемых половым путём (ИППП), а также психические заболевания, алкоголизм, наркозависимость. В этот период времени пациентки не использовали антибактериальных и антимикотических препаратов.
Поводом для обращения пациенток к врачу были жалобы на вагинальные выделения, сопровождающиеся зудом, жжением. Следует подчеркнуть, что до применения контрацептивных препаратов указанные симптомов не отмечали. Учитывали данные анамнеза, клинические проявления вульвовагинального кандидоза (отёчность, гиперемия слизистых оболочек вульвы влагалища, экто- и эндоцервикса, различные по интенсивности выделения из половых путей). Для диагностики фоновой гинекологической патологии проводили УЗИ органов малого таза, кольпоцитологическое исследование, кольпоскопию, обследование на ИППП
Гинекологические заболевания выявили у 97% женщин (n=119). Средний возраст менархе - 13,5-0,2 года. Нарушение менструальной функции было у 23% женщин (предменструальный синдром – у 12%, нерегулярный менструальный цикл (опсоменорея) – у 5%, гипоменорея – у 3%, альгодисменорея – у 1%). Различную гинекологическую патологию выявляли до начала использования пациентками гормональной контрацепции: эктопию шейки матки - у 15% женщин, хронический двусторонний сальпингоофорит в стадии ремиссии – у 15%, миому матки – у 12%, внутренний эндометриоз – у 2%, ретенционные кисты яичников (фолликулярные) – у 2%. Средний возраст полового дебюта составил 17,5±0,2 года. Репродуктивная функция реализована у 31% пациенток. Остальные пациентки (69%) не состояли в браке и не ставили задачу для реализации репродуктивной функции в настоящее время.
Группа контроля состояла из 20 женщин, 25-35 лет (23,7±7,8), с острым кандидозным вульвовагинитом, использовавших барьерный метод контрацепции (презерватив) на протяжении года.
При анализе особенностей менструальной (возраст менархе, ритм и объём менструальных кровотечений), сексуальной (возраст полового дебюта, количество половых партнеров), репродуктивной функций (количество беременностей, родов, искусственных и самопроизвольных абортов), статистически достоверных отличий в группах обследованных больных и группе контроля не выявили. Кроме того, диагностировали следующие экстрагенитальные заболевания: инфекции ЛОР-органов – 17%, мочевыводящих путей в стадии ремиссии – 3%
Все применяемые контрацептивные препараты были комбинированными, с различным количественным составом эстрогенного и прогестагенного компонента.
В зависимости от вида контрацепции, все исследуемые пациентки были разделены на три группы:
1 группа – 31 женщина, применяющая микродозированные оральные контрацептивы: 0,02 мг этинилэстрадиола и 0,075 мг гестодена;
2 группа – 38 женщин, использовавших влагалищное контрацептивное кольцо: 0,15 мг этинилэстрадиола и 0,120 мг этоногестрела;
3 группа – 35 женщин, применявших трансдермальную контрацептивную систему: 0,02 мг этинилэстрадиола и 0,150 мг норэльгестромина.
При выявлении клинических признаков инфекции нижних острой отделов гениталий (гиперемия, отечность, выделения преимущественно творожистого характера) выполняли цитологическое, микроскопическое и микологическое исследования материала из слизистых оболочек влагалища, вульвы, цервикального канала и уретры.
Микологическое исследование включало микроскопию окрашенных по Грамму мазков (обнаружение дрожжевых почкующихся клеток Candida spp., мицелия и/или псевдомицелия), посевы на среду Сабуро с подсчетом колоний Candida spp. и определение вида возбудителей. Идентификацию Candidа albicans проводили с помощью экспресс-теста на образование ростковых трубок в сыворотке крови. Далее биохимические тесты выполняли с культурами Candida spp., неспособными к образованию ростковых трубок. С этой целью использовали тест-системы Auxacolor-2, Fungiscreen-4h (BIO RAD).
Результаты исследования
Диагноз острого кандидозного вульвовагинита в общей группе больных подтвержден у 72 женщин (57,8%).
В первой группе диагноз острого КВВ подтверждён у 74,2% женщин, во второй группе - у 47,4%, в третьей группе – у 62,9%. Данные о частоте острого КВВ в обследуемых группах пациенток представлены на рис. 1.
Достоверно чаще острый КВВ возникал у женщин 1 группы, использовавших микродозированный пероральный контрацептив (р<0,05). Женщины, применявшие влагалищный контрацептив (2 группа), и пациентки, использовавшие трансдермальную гормональную систему, имели достаточно высокую частоту острого КВВ, но их показатели не имели статистически достоверных различий р>0,05. Среди всех обследованных пациенток C. albicans обнаружена в 94,4% (n=70) случаев, в остальных случаях - не-albicans виды грибов Candida: C. krusei – 3,6% и C. parapsilosis – 2%.
Острый КВВ протекал преимущественно в клиническом варианте вагинита и вульвовагинита. Уретрит обнаружен у 2% пациенток, кандидо-бактериальный эндоцервицит - у одной больной.
У всех женщин определяли сопутствующую условно-патогенную или патогенную бактериальную микробиоту. Чаще всего высевали G. vaginalis (18,2%), S. aureus (9,7%) и S. epidermidis (8,5%). Среди условно-патогенной кишечной группы высевали E. coli (27,9%) и K. pneumoniae (1,2%).
Таким образом, у всех пациенток с острым КВВ бактериальная биота отличалась разнообразием, что требовало проведения дополнительного этиологического лечения, направленного на эрадикацию всех участников воспалительного процесса.
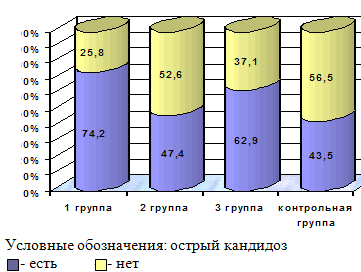
Рис. 1. Частота острого кандидозного вульвовагинита в группах обследованных женщин.
Основными жалобами и клиническими симптомами острого КВВ были:
-
зуд, жжение, гиперемия, отёк в области наружных половых органов;
-
обильные или умеренные выделения из половых путей, характерного творожистого характера.
Характер жалоб и клинических проявлений представлен в таблице 1.
Таблица 1
Частота жалоб и клинических проявлений вульвовагинального кандидоза
|
Группа наблюдения |
Жалобы и клинические проявления |
р |
||||
|
зуд |
жжение |
творожистые выделения |
гиперемия |
отек |
||
|
1 группа |
93,5 |
16,1 |
25,8 |
38,4 |
12,5 |
<<0,001 |
|
2 группа |
39,5 |
26,3 |
71,1 |
23,2 |
7,8 |
<0,001 |
|
3 группа |
65,7 |
31,4 |
20,0 |
27,8 |
13,4 |
<0,001 |
|
контрольная группа |
60,0 |
75,0 |
35,0 |
40,2 |
5,3 |
<0,05 |
Более чем у 52% обследованных пациенток отмечали патогномоничные выраженные клинические проявления, характерные для острого кандидозного процесса, которые были купированы применением интравагинальных антимикотических азольных препаратов в течение 6 дней.
Обсуждение
Кандидозный вульвовагинит остаётся актуальной медицинской проблемой. Это связано с увеличением частоты заболеваний у женщин. Одним из факторов риска, по мнению ряда авторов, является применение гормональных контрацептивов [9,10]. В ранее проведённых исследованиях было показано, что высокие дозы эстрогенов способны вызывать и усиливать кандидозную инфекцию [11]. Результаты выполненного нами исследования свидетельствуют о возможном влиянии контрацепции на частоту возникновения кандидозного вульвовагинита. Частота острого КВВ у женщин, использующих гормональную контрацепцию, составила 57,8%. В группах женщин, использовавших комбинированные оральные контрацептивы (1 группа) и трансдермальную гормональную систему (3 группа), доля пациенток с диагностированным острым кандидозным вульвовагинитом была достоверно выше доли пациенток без данной патологии (р<0,05). Во второй группе женщин, применявших влагалищное контрацептивное кольцо, и в контрольной группе различия долевых показателей пациенток с острым кандидозным вульвовагинитом и без него статистически не значимы. Во всех наблюдаемых случаях выявляли острый кандидозный процесс, который легко купировали назначением интравагинальных антимикотических препаратов. Все примененные гормональные препараты отнесенфы к группе микро- и низкодозированных контрацепцептивов, представленных низкими дозами этинилэстрадиола и прогестагенами третьего поколения [12]. Механизм действия гормональных препаратов достаточно сложен. Оно осуществляется на 5 различных уровнях: прямого – на ЦНС и опосредованного – на яичники, маточные трубы, цервикальную слизь и эндометрий. Секреция эстрогенов в организме женщины во время использования гормональной контрацепции снижается в 2 раза, содержание эстрадиола очень низкое за счёт поступления экзогенных гонадотропинов [13].
Можно предположить, что данный дисбаланс между эндогенными и экзогенными эстрогенами является значимым в возникновении инфекционного процесса Candida spp. Наряду с этим, повышается местная концентрация эстрогенов во влагалище, которая способствует повышению содержания гликогена в эпителиоцитах, оказывает прямое стимулирующее действие на рост грибов, усиливает авидность вагинального эпителия [8,14]. Во многих исследованиях было показано, что развитию кандидоза в большей степени способствует эстрогенный компонент. Так, в экспериментальных работах было доказано, что именно концентрация эстрогена влияет на развитие кандидозного вульвовагинита [9,15]. Показано, что прогестерон не имеет явного воздействия на вагинальную инфекцию или на системную или локальную иммунологическую реактивность, связанную с данной инфекцией. Ранее были проведены клинические исследования, которые выявили протекторный эффект депо медроксипрогестерона в отношении образования колонизации эпителия влагалища грибами Candida spp. и возникновения клиники кандидоза. Однако в наблюдениях других авторов наоборот показано, что при применении депо медроксипрогестерона через три месяца были диагностированы эпизоды кандидозного вульвовагинита [16,17]. При длительном применении гормональных препаратов может происходить угнетение механизмов иммунной защиты, что также способствует изменению микробиоты влагалища [15,17].
Наши исследования показали достаточно высокую частота кандидозного вульвовагинита - 57,8%. Кандидозный вульвовагинит во всех случаях протекал в виде острого воспалительного процесса и легко был купирован стандартной методикой антимикотического лечения. Доминирующий возбудитель - C. albicans (94,4%), значительно реже встречались C. krusei (3,6%), C. parapsilosis (2,0%). Клинические проявления острого КВВ у женщин, применяющих гормональную контрацепцию, не имели каких-либо отличительных особенностей.
Таким образом, у женщин, использующих гормональные контрацептивы в течение 12 месяцев, независимо от путей их введения (пероральный, влагалищный - контрацептивное кольцо, трансдермальная контрацептивная система), имел место лишь один эпизод острого КВВ. Стандартная антимикотическая терапия интравагинальными азолами показала себя эффективной во всех случаях. Тенденция к хроническому рецидивирующему течению ни в одном случае не была выявлена.
При клиническом исследовании не выявили существенной связи между применением современных гормональных контрацептивов и клинически значимыми формами течения генитальной кандидаинфекции. Вместе с тем, влияние женских половых гормонов и гормональных контрацептивов с современных позиций на развитие кандидаинфекции представляется сложным и требует дальнейшего изучения.
Литература
1. Михайлов А.В., Решетько О.В., Луцевич К.А. Фармакотерапия вульвовагинального кандидоза с позиций фармакоэпидемиологии и доказательной медицины // Клин. Микробиол. Антимикроб. Химиотер. – 2007. –Т. 9, № 1. – С. 34-47.
2. Мирзабалаева А.К. Инфекционные вульвовагиниты: клиническая проблема и пути её решения // Акуш. и гинек. – 2005. – № 6. – С. 51–55.
3. Серов О.Ф., Туманова В.А., Зароченцева Н.В., Меньшикова Н.С. Острый вульвовагинальный кандилоз. Современный взгляд на проблему, инновации в лечении // Российский вестник акушера-гинеколога. – 2007. – № 1. – С. 60-62.
4. Прилепская В.М., Байрамова Г.Р. Современные представления о вагинальном вагинозе // Рус. Мед. Журн. – 1998. – Т. 6, № 5. – С. 21-24.
5. Ткаченко Л.В., Углова Н.Д., Жукова С.И. Эффективные схемы лечения острого и рецидивирующего кандидозного вульвовагинита // Рус. Мед. Журн. – 2003. – Т. 11, № 16. – С. 2–4.
6. Кисина В.И. Рецидивирующий кандидозный вульвовагинит: перспективы лечения орунгалом (итраконазолом) // В помощь практикующему врачу. – 2003. – № 3. – С. 46–49.
8. Тихомиров А.Л., Олейник Ч.Г. Обеспечение репродуктивного здоровья в интергенетическом интервале // Рус. Мед. Журн. – 2005. – Т. 13, № 1. – С. 3–6.
9. Fidel P.L. Immunity in vaginal candidiasis // Current Opinion in Infectious Diseases. – 2005. – Vol. 18. – P. 107–111.
10. Eschenbach D.A. Chronic Vulvovaginal Candidiasis // N. Engl. J. Med. – 2004. – Vol. 351. – P. 9.
11. Wilton et al. Relative Risk of Vaginal Candidiasis: Antibiotics and antidepressands.
12. Margariti P.A., Astorri A.L. Mycotic Vulvovaginitis // Recenti Prog. Med. – 1997 Oct. – Vol. 88, № 10. – P. 479–484.
13. Baeten J.M., Nyange P.M. Hormonal contraception and risk of sexually transmitted diseas acquisition: resaltsfrom a perspective study // Obstet. Gynecol. – 2001. – Vol. 8, № 2. – P. 380-385.
14. Patel D.A., Gillespie B., Sobel J.D. et al. Risk factors for recurrent vulvovaginal candidiasis in women receiving maintenance antifungal therapy: results of a prospective cohort study //Am. J. Obstet and Gynecol. – 2004. – Vol. 190, № 3. – P. 644-653.
15. Kutteh W.H. et al. Variations in immunuglobulins and IgA subclasses of human uterin cervical secretions around the time of ovulation // Clin. Exp. Immunol. – 1996. – Vol. 104. – P. 538–542.
16. Beigi R.H., Meyn L.A. et al. Vaginal yeast colonization in nonpregnant women: A Longitudinal study // Am. Coll. of obstretricians and Gynecologists. – 2004, November. – Vol. 104, № 5, Part 1. – P. 926–930.
17. Foxman B. The Epidemiology of vulvovaginal candidiasis: Risk Factors // Am. J. of Public Health. – 1990, March. – Vol. 80, № 3. – P. 329–331.
Поступила в редакцию журнала 25.12.2007
Рецензент: Е.А.Островская