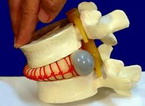
Малоинвазивная хирургия позвоночника ¦ Радиочасточная деструкция
Лечение упорных вертеброгенных болевых синдромов методом радиочастотной деструкции нервов
Боли в нижней части спины (т.н. вертеброгенный болевой синдром) являются в настоящее время очень распространенной проблемой и одной из наиболее частых причин, обусловливающих временную утрату трудоспособности.
Первичный вертеброгенный болевой синдром, как правило, связан с изменениями позвоночника дегенеративно-дистрофического характера по типу дорсопатий, спондилеза и спондилоартроза. Во многом на его развитие влияют такие моменты, как генетическая предрасположенность и возраст и, конечно же, другие факторы риска.
Усомниться в первичном вертеброгенном происхождении процесса и прибегнуть к дополнительному обследованию, докторов обычно заставляет дебют болевого синдрома в возрасте до двадцати и старше пятидесяти пяти лет, неуклонно нарастающий болевой синдром, наличие в анамнезе онкозаболеваний, стойкая лихорадка, немотивированная общая слабость, резкое снижение массы тела и связь болей с перенесенной травмой.
Однако, как показывает практика, ведущую роль в этиологии вертеброгенного болевого синдрома играет остеохондроз. При этом источниками болевой импульсации могут служить не только патологически измененные межпозвонковые диски, но и элементы связочного аппарата позвоночника, надкостница суставов, периартикулярные ткани, спазмированные мышцы, которые окружают пораженный двигательный сегмент позвоночника.
Что касается клиники, здесь принято выделять две основные группы синдромов:
- Компрессионный болевой синдром, обусловленный сдавлением (компрессией) и натяжением чувствительного корешка или питающего его кровеносного сосуда, что кроме прямого негативного воздействия на чувствительные волокна также сопровождается ишемией и отеком тканей корешка. Причем, следует отметить, что компрессионные болевые синдромы, сопряженные с непосредственным влиянием на нервную ткань объемных образований (например, грыж межпозвонкового диска и др.), необходимо обязательно дифференцировать с компрессией нерва, связанной с рефлекторной реакцией скелетных мышц, т.е. синдром грушевидной мышцы, когда имеет место сдавление седалищного нерва и/или нижней ягодичной артерии, и относить к рефлекторным, вызванным тонической контрактурой грушевидной мышцы;
- Рефлекторный болевой синдром представляет собой специфические мышечно-тонические феномены, возникающие за счет раздражения рецепторов связочного аппарата позвоночника, фиброзного кольца межпозвонкового диска, а также волокон сегментарных мышц, капсул межпозвонковых суставов. Данная повышенная болевая афферентация сопровождается повышением активности спинальных мотонейронов (двигательных нейронов), гипертонусом сегментарных мышц, нарушением нормального сосудистого тонуса и трофики (питания) мышц. Воздействие на симпатические периартериальные нервные сплетения ведет к появлению специфических вазомоторных реакций и дистрофических нарущений. К наиболее распространенным рефлекторным вертеброгенным болевым синдромам специалисты причисляют синдромы малой грудной и передней лестничной мышцы, так называемый синдром «плечо-кисть», люмбаго, люмбалгию, заднешейный симпатический синдром и всевозможные клинические варианты люмбоишиалгий (подколенный синдром, синдром грушевидной мышцы, кокцигодинию).
Лечение вертеброгенного болевого синдрома начинается после тщательного обследования пациента и верификации диагноза. В «Ре-Клиник» тактика ведения каждого больного разрабатывается сугубо в индивидуальном порядке. Так, при наличии болей в позвоночнике и копчике продолжительностью не менее полугода, артроза межпозвонковых суставов, при отсутствии иной неврологической симптоматики, при убедительном эффекте от медикаментозной блокады суставов местными анестетиками и кортикостероидами, нестойком эффекте от консервативной терапии, а также при полной безрезультативности последней, доктора клиники обращаются к такому методу, как радиочастотная денервация.
Противопоказаниями к указанному подходу являются: повреждение спинного мозга, неуклонно нарастающая неврологическая симптоматика, наличие опухолевого образования либо местной/генерализованной инфекции.
Длительность операции составляет не более получаса (20-30 минут). Проводится она под региональной (местной) анестезией, и уже в кратчайшее время по ее окончании пациент имеет возможность покинуть стационар: при удовлетворительном самочувствии, он может быть выписан спустя три-пять часов после вмешательства.
Постоперационный период составляет полтора месяца. Боли уменьшаются или полностью исчезают буквально сразу же после выполненной операции. В отдельных случаях, тем не менее, возможен и отсроченный эффект, развивающийся на протяжении 4–6 недель после процедуры, что связано с синаптической перестройкой, происходящей в задних рогах спинного мозга.
(495) 506-61-01 - запись на консультацию и лечение