Хирургия воронкообразной деформации грудной клетки // Расщелина грудины
Расщелина грудины
Расщелина грудины в торакальной хирургии: современный взгляд на проблему
Расщелина грудины (sternal cleft, SC) — это редкая врожденная аномалия развития, характеризующаяся несращением грудинных пластин, что приводит к образованию дефекта по средней линии грудной клетки.
Данная патология возникает вследствие нарушения процессов эмбриогенеза и относится к группе дизрафий, то есть пороков, связанных с незакрытием срединных структур .
Частота встречаемости расщелины грудины составляет приблизительно 2 случая на 100 000 новорожденных, с некоторым преобладанием у лиц женского пола. Ввиду своей редкости, патология может представлять диагностические и терапевтические трудности для клиницистов.
Основная опасность этого состояния заключается в отсутствии полноценной костной защиты для органов средостения — сердца и магистральных сосудов, что делает их уязвимыми для травматизации.
Этиология и эмбриогенез
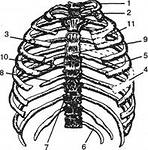
Формирование грудины начинается на ранних сроках внутриутробного развития. На 6-й неделе гестации две мезенхимальные пластины начинают мигрировать в вентральном направлении, а к 8-й неделе происходит их слияние по средней линии, формируя рукоятку, тело и мечевидный отросток .
Расщелина грудины является следствием остановки или нарушения этого процесса слияния. В отличие от многих других пороков развития грудной стенки, этиология данного дефекта часто остается неизвестной и не имеет четкой генетической детерминированности, хотя в литературе описываются случаи сочетания с другими аномалиями .
Классификация
В зависимости от степени и локализации несращения, выделяют два основных типа расщелины грудины:
- Полная расщелина: Характеризуется наличием щели по всей длине грудины, от рукоятки до мечевидного отростка. При этой форме грудинные пластины полностью разобщены, и средостение остается открытым на всем протяжении.
- Неполная расщелина: Слияние грудинных пластин происходит частично.В зависимости от локализации зоны сращения выделяют верхний и нижний типы. Наиболее часто встречается верхняя неполная расщелина (superior incomplete SC), при которой рукоятка и верхняя часть тела грудины разобщены, а нижняя часть сращена нормально. Нижний тип встречается значительно реже .
Клиническая картина и диагностика
Клиническая картина расщелины грудины достаточно характерна и часто позволяет заподозрить диагноз сразу после рождения. Визуально определяется западение или втяжение кожи по средней линии груди в области дефекта .
Патогномоничным признаком является парадоксальное движение — выбухание мягких тканей на выдохе и их западение на вдохе, что обусловлено изменением внутригрудного давления и отсутствием костного каркаса .
В ряде случаев через истонченные покровные ткани может визуализироваться пульсация сердца, что создает риск его прямой травматизации. У детей с этим пороком нередко наблюдаются дыхательные расстройства различной степени выраженности.
Диагностика основывается на физикальном осмотре и визуализирующих методах исследования. Пренатальная диагностика возможна с помощью ультразвукового исследования.
После рождения «золотым стандартом» является компьютерная томография (КТ) органов грудной клетки. КТ позволяет не только точно подтвердить диагноз, определить тип и размеры расщелины, но и оценить состояние внутренних органов, а также спланировать оптимальную хирургическую тактику.
Дополнительно может проводиться эхокардиография для исключения сочетанных врожденных пороков сердца.
Хирургическое лечение
Хирургическая коррекция является единственным радикальным методом лечения расщелины грудины. Основная цель операции — создание надежного костного или фиброзного каркаса для защиты органов средостения и устранение парадоксального дыхания . Эстетический аспект также играет важную роль.
Сроки проведения операции
Большинство авторов сходятся во мнении, что оптимальным временем для вмешательства является период новорожденности или первые месяцы жизни (до 3 месяцев) . В этом возрасте грудная клетка максимально податлива и эластична, что позволяет сблизить края грудины и сшить их без значительного натяжения и компрессии органов средостения .
Операция в раннем возрасте, по мнению таких авторов, как Longino и Jewett (1955), может быть выполнена путем простого сшивания местными тканями.
Хирургические доступы и техники
Выбор методики зависит от возраста пациента, типа расщелины и ригидности грудной стенки.
Операции в раннем возрасте: При «мобильной» грудной стенке у младенцев применяется техника по Jewett, заключающаяся в иссечении краев дефекта и сближении грудинных пластин узловыми швами . В некоторых случаях, при тяжелом состоянии ребенка, может быть выполнена перихондропластика — перемещение лоскутов надхрящницы с ребер для закрытия дефекта .
Операции в старшем возрасте: У детей старшего возраста и взрослых грудная клетка становится ригидной, и простое сшивание краев невозможно из-за высокого риска сдавления сердца и ухудшения гемодинамики. В таких ситуациях прибегают к более сложным реконструктивным вмешательствам. Классической является методика по Sabiston, которая включает косое пересечение реберных хрящей (хондротомию), что придает подвижность грудинным фрагментам и позволяет сблизить их без чрезмерного натяжения .
Современные материалы и инновации
Современная торакальная хирургия предлагает различные варианты пластического закрытия дефекта, особенно в сложных случаях. В мировой практике применяются как аутоткани, так и синтетические материалы .
Аутологичные ткани: Использование собственных тканей пациента, например, лоскутов большой грудной мышцы, остается актуальным, однако не всегда возможно при обширных дефектах.
Синтетические протезы: Применяются нерассасывающиеся сетки (например, полипропиленовые) для создания своеобразной «крыши» над средостением, когда нет возможности свести мышечные лоскуты .
Биологические материалы и инновации: В последние годы все большее распространение получают биосовместимые материалы. В статье Cassiano de Macedo и соавторов (2024) описывается успешное использование двухслойной заплаты из бычьего перикарда для формирования задней стенки грудины в случаях, когда недостаточно надкостничных лоскутов .
Также перспективным является применение остеоиндуктивных материалов, таких как VitaGraft™ (на основе β-трикальцийфосфата и полимолочной кислоты), который стимулирует регенерацию собственной костной ткани между грудинными пластинами . Для фиксации у пациентов старшего возраста могут использоваться титановые пластины и винты .
Стоит отметить, что торакальные хирурги постоянно работают над модификацией существующих доступов для улучшения результатов лечения и минимизации интраоперационных трудностей .
Послеоперационное ведение и исходы
Послеоперационное ведение пациентов не имеет специфических отличий от других торакальных операций и включает адекватное обезболивание, контроль за состоянием дренажей (при их наличии) и профилактику инфекционных осложнений . Кожные швы снимают на 10-12-й день. Продолжительность госпитализации обычно не превышает 2-3 недель .
Прогноз при своевременном и правильно выполненном хирургическом лечении благоприятный. У большинства пациентов удается достичь стабильности грудной стенки, полного исчезновения парадоксального дыхания и надежной защиты органов средостения .
Отдаленные результаты, подтвержденные данными КТ, демонстрируют формирование нестернального регенерата и удовлетворительный косметический эффект . Пациенты нуждаются в длительном диспансерном наблюдении для своевременного выявления возможных поздних осложнений, таких как нестабильность или деформация грудины .
Расщелина грудины представляет собой редкий, но потенциально опасный врожденный порок развития. Отсутствие костной защиты переднего средостения диктует необходимость хирургической коррекции в максимально ранние сроки.
Современная торакальная хирургия располагает целым арсеналом методик — от простого сшивания грудины у новорожденных до сложных реконструкций с использованием биоматериалов и титановых конструкций у пациентов старшего возраста. Дальнейшее развитие малоинвазивных технологий и материалов с остеоиндуктивными свойствами открывает новые перспективы в лечении этой сложной патологии.
Записаться на консультацию (операцию) к к.м.н. Королеву П.А. можно:
- по телефону: +7(925)736-25-65 Telegram ; +7(925)736-32-72 MAX
- заполнить:Запрос в клинику
- по электронной почте: surgery@rusmedserv.com
(495) 506-61-01 - где лучше оперировать деформацию грудной клетки
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)